只打一针后停打,保护力通常不足且难以持久,应尽快在条件允许时把程序补齐。首针后机体会产生一定免疫反应,但研究与临床实践都显示,单针的效力和持续时间明显弱于完整程序,停针后抗体水平会随时间下降,难以达到预期的预防效果。已接种的一针不会“作废”,但想获得稳定、长期的保护,继续完成后续剂次是关键
。 保护力会发生什么变化- 接种第一针后,部分人群即可出现早期保护,但这更像“起步”,不足以覆盖长期的持续感染风险。
- 停针后,既有的免疫反应可能逐步减弱,出现“短期有点保护、长期不够用”的落差。
- 完成全程后,对疫苗所覆盖型别的相关感染与病变的预防效果更稳定、更持久;单针与此存在明显差距。 这些结论来自临床医生对接种程序与免疫应答的解释,以及权威健康机构对“完成全程重要性”的强调。
- 若仍处于可接种年龄且未完成程序,建议尽快补种剩余剂次,无需因为中断而“从头再来”。
- 若因怀孕或急性疾病等原因暂缓,待条件允许后继续完成后续剂次即可。
- 原则上优先使用与首针相同的疫苗制剂;如不确定首针品牌或无法获得同款,可在医生评估后用另一种制剂完成系列接种。
- 已完成二价或四价者,再用九价“复种”通常获益有限,一般不建议仅为追求更多型别而重复接种。 以上做法能在不增加不必要风险的前提下,尽量把保护力拉回到接近全程接种的水平。
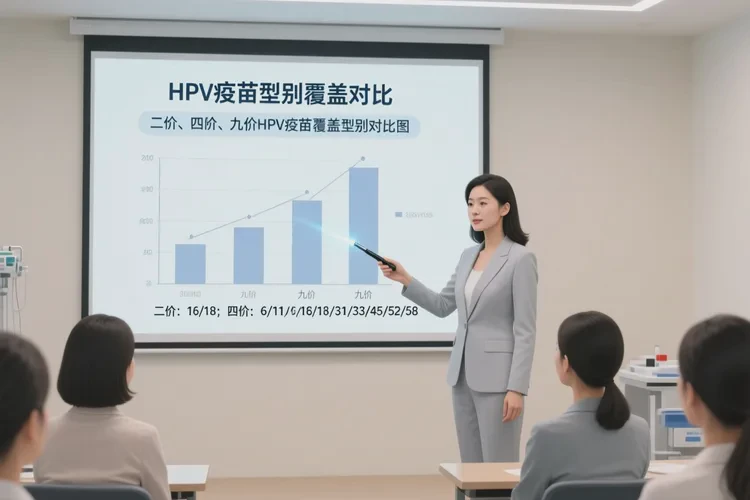
- 价型的核心差异在于覆盖型别:二价覆盖HPV16/18,四价在此基础上增加6/11,九价再增加31/33/45/52/58;其中16/18与全球约70%的宫颈癌相关。
- 年龄越小接种获益越大,最佳时机是首次性行为之前;但在9–45岁的推荐范围内,任何时候启动都不晚。
- 资源有限或预约周期较长时,不必一味等待九价;二价或四价同样能显著降低主要致癌型别的风险,先接种、先获得保护,往往更实际。
- 疫苗不是护身符,接种后仍需按指南做宫颈癌筛查(如TCT/HPV检测),因为疫苗并未覆盖所有高危型别,也无法清除既有的感染或病变。
- 出现接种部位红肿、低热等不适多为轻微反应,通常1–2天可自行缓解;若症状明显或持续,及时就医评估。
- 若中断时间较长,携带既往接种记录到门诊咨询,医生会按你的年龄、既往剂次与疫苗可及性,给出最合适的补种安排。
医疗免责声明 以上为健康科普信息,不能替代个体化医疗建议。涉及补种剂次、时间间隔与筛查安排,请以接种门诊或专业医生意见为准;妊娠、备孕、哺乳期及免疫功能低下人群需进行个体化评估。