可以自愈、但需视情况而定
小孩手臂上长湿疹是否能自愈,取决于湿疹的严重程度、诱因以及护理方式。轻度湿疹在去除诱发因素并加强皮肤保湿后,有可能在数天至数周内自行缓解;中重度湿疹或伴有明显瘙痒、渗出、继发感染的情况通常无法自愈,需要医学干预。若湿疹与过敏、遗传性皮肤病(如特应性皮炎)相关,则更易反复发作,难以完全依靠自身恢复。
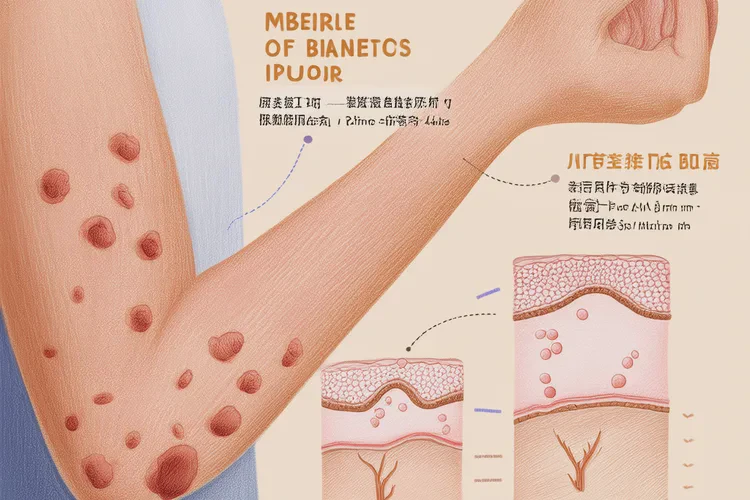
一、 湿疹的基本认知
湿疹是一种常见的慢性、复发性、炎症性皮肤病,尤其在婴幼儿群体中高发。它并非单一疾病,而是多种内外因素共同作用下导致的皮肤屏障功能障碍和免疫反应异常的综合表现。发生在小孩手臂上的湿疹,常表现为红斑、丘疹、水疱、渗出、结痂、脱屑及皮肤增厚等多形性损害,伴有不同程度的瘙痒。

湿疹的发病机制
湿疹的发生与多种因素交织有关。首先是皮肤屏障功能受损,表皮脂质减少、角质层结构异常导致水分流失增加,外界刺激物和过敏原易于侵入。其次是免疫系统异常激活,Th2型免疫反应占主导,释放大量炎症因子引发皮肤炎症。遗传因素也起重要作用,有家族过敏史(如哮喘、过敏性鼻炎)的儿童患病风险显著增高。
常见诱因分析
多种外部和内部因素可诱发或加重湿疹。外部诱因包括:干燥气候、过度洗澡或使用碱性洗浴产品、接触化学刺激物(如洗涤剂、香水)、穿着粗糙衣物(如羊毛)、尘螨、花粉等。内部诱因则涉及食物过敏(如牛奶、鸡蛋、花生)、情绪压力、出汗过多等。明确并规避诱因是管理湿疹的关键。
临床表现与分期
湿疹根据病程可分为急性、亚急性和慢性期。急性期以红肿、密集丘疹、水疱甚至渗出为主;亚急性期表现为轻度红斑、鳞屑和结痂;慢性期则见皮肤增厚、苔藓化、色素沉着或减退。小孩手臂因活动频繁、易摩擦,常处于亚急性或慢性阶段。
二、 自愈可能性评估
尽管部分湿疹具备一定自限性,但对其自愈能力需客观评估,避免延误治疗。
| 对比维度 | 轻度湿疹 | 中重度湿疹 |
|---|---|---|
| 皮损范围 | 局限于小片区域,如肘前窝或腕部 | 广泛分布,累及整个前臂或向其他部位扩散 |
| 症状表现 | 轻度红斑、干燥、少量脱屑,无渗出 | 明显红肿、密集丘疹、水疱、渗液、结厚痂 |
| 瘙痒程度 | 轻微不适,不影响睡眠 | 剧烈瘙痒,影响睡眠和日常活动 |
| 皮肤屏障状态 | 轻度受损,保湿后可改善 | 严重受损,易继发细菌或病毒感染 |
| 自愈可能性 | 较高,在优化护理后可能数周内缓解 | 极低,通常需外用药物控制 |

可自愈的情形
当湿疹仅表现为局部干燥、轻微发红,且孩子无明显不适时,通过调整护理方式可能实现自愈。例如,减少洗澡频率、使用温和无香沐浴露、每日多次涂抹保湿霜(如凡士林、尿素霜)、避免搔抓和过热环境,有助于皮肤屏障修复,促进症状消退。
难以自愈的情形
若湿疹面积扩大、出现渗出、孩子频繁搔抓导致皮肤破损,或继发金黄色葡萄球菌感染(表现为脓疱、黄痂、疼痛),则必须就医。此时单靠护理无法控制炎症,需使用外用糖皮质激素或钙调磷酸酶抑制剂等药物。忽视治疗可能导致病情迁延,发展为慢性湿疹。
影响自愈的因素
孩子的年龄、湿疹类型、家庭护理水平及环境因素均影响自愈概率。婴儿期湿疹可能随年龄增长而缓解,但学龄期儿童若患特应性皮炎,则更易慢性化。家长能否坚持规范保湿、识别并回避诱因,对预后至关重要。
三、 科学管理策略
有效管理湿疹需采取综合措施,而非被动等待自愈。
基础护肤:修复皮肤屏障
每日至少两次使用无香精、无刺激的保湿剂,沐浴后3分钟内涂抹效果最佳。选择质地较厚的乳膏或软膏,优于乳液。避免使用含酒精或香料的护肤品。
合理用药:控制炎症反应
在医生指导下,根据湿疹严重程度选用合适的外用抗炎药。轻度可用弱效激素(如氢化可的松),中重度需中效激素(如丁酸氢化可的松)。对于面部或皱褶部位,可选用他克莫司等非激素类药物。
环境与行为干预
保持室内湿度适宜(40%-60%),穿着纯棉宽松衣物,勤剪指甲以防抓伤。记录饮食日记排查潜在食物过敏原,必要时进行过敏原检测。
湿疹的病程具有波动性,即使短期内看似“自愈”,也可能因环境变化或免疫力波动而复发。家长应树立长期管理意识,将规律保湿和早期干预作为核心策略,而非寄望于单纯的自愈。通过科学护理与必要医疗介入,绝大多数儿童湿疹可得到有效控制,显著改善生活质量。