中午随机血糖值达23.3 mmol/L,已远超糖尿病诊断阈值,高度提示糖尿病,需立即就医确诊。
青少年在非空腹状态下测得血糖23.3 mmol/L,属于严重高血糖,不仅明显高于糖尿病诊断标准(随机血糖≥11.1 mmol/L),还可能伴随急性并发症风险,如糖尿病酮症酸中毒(DKA)。该数值并非偶然波动,而极可能反映胰岛素分泌严重不足或胰岛素抵抗显著,必须尽快由专业医生进行系统评估与确诊,并启动相应治疗。

一、血糖数值与糖尿病诊断标准的关系
国际通用诊断阈值
根据世界卫生组织(WHO)及美国糖尿病协会(ADA)标准,若存在典型糖尿病症状(如多饮、多尿、体重下降、乏力),任意时间血浆葡萄糖≥11.1 mmol/L即可诊断为糖尿病。青少年中午血糖23.3 mmol/L远高于此阈值,符合诊断条件。青少年糖尿病类型特点
青少年高血糖多见于1型糖尿病(T1DM),因自身免疫破坏胰岛β细胞导致胰岛素绝对缺乏;但随着肥胖率上升,2型糖尿病(T2DM)在青少年中亦呈上升趋势,主要与胰岛素抵抗相关。无论哪种类型,23.3 mmol/L的血糖水平均需紧急干预。需排除应激性高血糖
虽然严重感染、创伤或急性疾病可导致应激性高血糖,但通常不会达到23.3 mmol/L。若无明确应激诱因,该数值几乎可确定为糖尿病状态,而非暂时性升高。
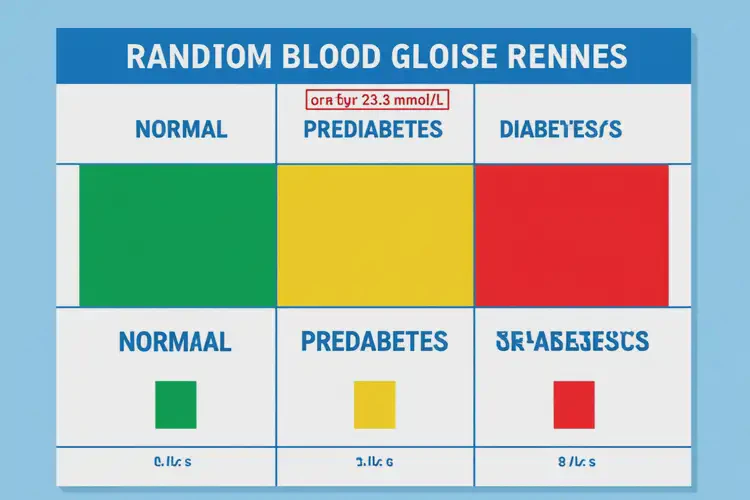
下表对比不同血糖状态的诊断标准及临床意义:
血糖状态分类 | 空腹血糖(mmol/L) | 随机/餐后2小时血糖(mmol/L) | 典型症状要求 | 临床意义 |
|---|---|---|---|---|
正常血糖 | < 6.1(WHO)或 < 5.6(ADA) | < 7.8 | 无 | 代谢健康 |
糖尿病前期 | 6.1–6.9(WHO) | 7.8–11.0 | 通常无 | 高风险状态,需生活方式干预 |
糖尿病 | ≥ 7.0 | ≥ 11.1 | 有或无均可(若无症状需重复检测确认) | 需医学诊断与治疗 |
本例数值 | — | 23.3 | 极可能有 | 高度提示糖尿病,伴急性并发症风险 |
二、高血糖23.3 mmol/L的潜在风险与症状

急性并发症风险显著升高
血糖超过16.7 mmol/L时,糖尿病酮症酸中毒(DKA)风险急剧上升。DKA是1型糖尿病青少年的主要致死原因,表现为恶心、呕吐、腹痛、呼吸深快(Kussmaul呼吸)、呼气有烂苹果味等。23.3 mmol/L已处于DKA高发区间,需立即评估血酮与血气分析。典型“三多一少”症状明显
青少年在此血糖水平下,几乎必然出现多饮、多尿、多食、体重下降等典型症状。家长若观察到孩子饮水量剧增、夜间频繁起夜、饭量大但消瘦,应高度警惕。长期并发症启动风险
虽然青少年慢性并发症(如视网膜病变、肾病)多在病程数年后出现,但持续高血糖会加速血管内皮损伤,早期控制血糖对预后至关重要。
三、确诊与后续诊疗路径
确诊所需检查项目
即使随机血糖已达诊断标准,医生通常仍会安排以下检查以明确分型与病情:- 空腹血糖与口服葡萄糖耐量试验(OGTT)
- 糖化血红蛋白(HbA1c):反映近2–3个月平均血糖水平(≥6.5%支持糖尿病诊断)
- 胰岛自身抗体(如GAD、IA-2):用于鉴别1型与2型糖尿病
- 血酮、血气、电解质:评估是否存在DKA
治疗原则因类型而异
- 1型糖尿病:必须终身胰岛素治疗,配合血糖监测与饮食管理
- 2型糖尿病:以生活方式干预为基础,必要时加用二甲双胍等口服药,部分需胰岛素
家庭与学校支持至关重要
青少年糖尿病管理需家庭、学校、医疗团队三方协作,包括血糖监测培训、低血糖应急处理、心理支持等,以保障治疗依从性与生活质量。
血糖高达23.3 mmol/L绝非正常现象,而是糖尿病的强烈信号,且伴随急性危象风险。家长或监护人应立即带青少年前往医院内分泌科或儿科就诊,切勿延误。早期规范治疗不仅能控制血糖,更能显著降低并发症风险,保障青少年健康成长。
