1-3年是卒中后中枢性疼痛患者接受规范治疗后,疼痛缓解及生活质量改善的关键周期,部分患者经神经调控等精准治疗后可实现疼痛显著减轻甚至消失,逐步回归正常生活。
卒中后中枢性疼痛是脑卒中后常见的顽固性并发症,主要由脑卒中导致中枢神经系统(如脑皮质、脊髓)受损或功能失衡引起,以神经病理性疼痛为核心特征,常伴随感觉障碍(如麻木、异常感觉)。其典型表现为自发性疼痛(无外界刺激时突发疼痛,如烧灼样、针刺样、刀割样)、诱发性疼痛(触摸、温度变化、运动或情绪波动时疼痛加剧),疼痛部位多位于患侧肢体(如手、足等远端),部分患者可累及健侧或整个身体。这种疼痛不仅严重影响患者的睡眠、情绪(如焦虑、抑郁)及日常生活能力(如穿衣、进食),还可能导致患者放弃康复训练,加重肢体功能障碍,形成“疼痛-失能-更疼痛”的恶性循环。
一、卒中后中枢性疼痛的识别与评估
核心识别要点
卒中后中枢性疼痛的识别需结合发病时间、疼痛特征、伴随症状及影像学检查综合判断。发病时间上,多数患者在卒中后数天至数月内出现疼痛(部分患者可在1年内逐渐显现);疼痛特征以持续性隐痛为基础,伴随阵发性加剧,且诱因明确(如触摸患肢、接触冷水、情绪激动);伴随症状多为感觉异常(如患肢麻木、蚁走感、温度觉减退),部分患者可出现肌张力增高、肢体活动受限。影像学检查(如头颅CT、MRI)可显示卒中病灶(如脑梗死、脑出血),有助于明确病因。常用评估工具
临床多采用视觉模拟评分法(VAS)或数字评分法(NRS)评估疼痛强度(0分为无痛,10分为最剧烈疼痛),其中NRS评分≥4分即提示中重度疼痛,需及时干预;简明疼痛评估量表(BPI)可全面评估疼痛对日常生活(如睡眠、工作、社交)、情绪(如焦虑、抑郁)及生活质量的影响,为制定个性化治疗方案提供依据。
| 评估指标 | 具体内容 | 临床意义 |
|---|---|---|
| VAS评分 | 患者在一条10cm标尺上标记疼痛程度(0-10分) | 快速量化疼痛强度,适用于临床快速筛查 |
| NRS评分 | 患者用0-10分描述疼痛强度(0=无痛,10=最痛) | 更符合患者主观感受,广泛应用于临床治疗监测 |
| BPI量表 | 评估疼痛对睡眠、情绪、日常活动等7个维度的干扰程度(0=无干扰,10=完全干扰) | 全面反映疼痛对生活质量的影响,指导多学科综合治疗 |
二、卒中后中枢性疼痛的治疗与管理
药物治疗:缓解疼痛的基础手段
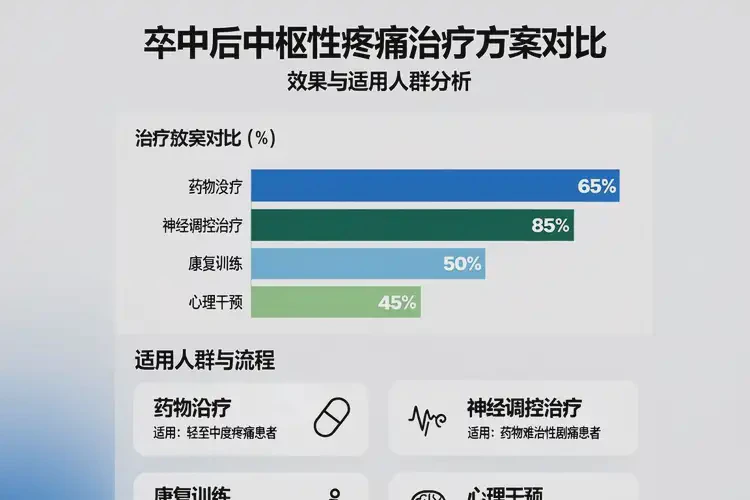
药物治疗是卒中后中枢性疼痛的首选方案,需根据疼痛类型(神经病理性/混合性)及患者个体情况选择药物。一线药物包括钙通道调节剂(如普瑞巴林、加巴喷丁),通过抑制神经递质释放缓解神经病理性疼痛,适用于轻中度疼痛患者;三环类抗抑郁药(如阿米替林),通过调节神经递质(如去甲肾上腺素、5-羟色胺)改善情绪及疼痛感知,尤其适用于合并抑郁的患者;抗痉挛药(如巴氯芬、替扎尼定),可缓解肌肉痉挛性疼痛,适用于伴肢体痉挛的患者。二线药物包括阿片类药物(如吗啡、羟考酮),用于中重度疼痛且其他药物无效时,但需严格控制剂量以避免成瘾。神经调控治疗:顽固性疼痛的精准解决方案
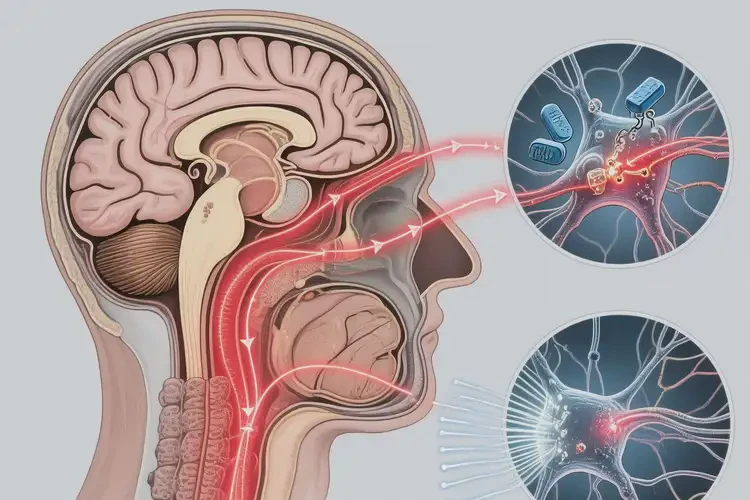
对于药物治疗效果不佳(如疼痛缓解<30%)或无法耐受药物副作用的患者,神经调控治疗是有效的替代方案。常见技术包括脊髓电刺激术(SCS)、大脑皮层电刺激术(PCS)及重复经颅磁刺激(rTMS)。脊髓电刺激术通过植入电极向脊髓发送电信号,阻断疼痛信号向大脑传递,适用于躯干、四肢的神经病理性疼痛,术后疼痛缓解率可达50%-80%;大脑皮层电刺激术通过刺激大脑皮层疼痛相关区域,调节神经环路功能,适用于脑卒中后中枢性疼痛伴认知障碍的患者;重复经颅磁刺激通过无创磁场刺激大脑皮层,改善神经可塑性,缓解疼痛及抑郁症状,适用于轻中度疼痛患者。神经调控治疗具有微创、可逆、精准的特点,可显著提高患者生活质量。康复与心理干预:改善功能的长期保障
康复训练是卒中后中枢性疼痛的重要辅助治疗,可预防肢体挛缩、改善运动功能,从而减轻疼痛。常见训练包括渐进式肌力训练(如患肢抬举、握力练习)、平衡训练(如站立平衡、行走训练)、作业疗法(如穿衣、进食训练),需根据患者功能状态循序渐进。心理干预(如认知行为疗法、放松训练)可帮助患者调整心态,降低疼痛敏感性,尤其适用于合并焦虑、抑郁的患者。物理治疗(如经皮神经电刺激、热敷、冷敷)可缓解局部肌肉紧张,减轻疼痛。
| 治疗方式 | 适用人群 | 预期效果 | 注意事项 |
|---|---|---|---|
| 药物治疗 | 所有卒中后中枢性疼痛患者 | 缓解轻中度疼痛,改善睡眠及情绪 | 遵医嘱调整剂量,避免自行停药或增减药量 |
| 脊髓电刺激术 | 药物治疗无效的中重度神经病理性疼痛患者 | 疼痛缓解50%-80%,改善运动功能 | 需住院手术,术后需定期调整电极参数 |
| 大脑皮层电刺激术 | 药物治疗无效伴认知障碍的患者 | 疼痛缓解40%-70%,改善认知功能 | 手术风险较高,需严格评估适应症 |
| 重复经颅磁刺激 | 轻中度疼痛或无法耐受手术的患者 | 疼痛缓解30%-50%,改善情绪及睡眠 | 无创治疗,每周2-3次,需连续治疗4-6周 |
| 康复训练 | 所有有运动功能障碍的患者 | 预防肢体挛缩,改善日常生活能力 | 循序渐进,避免过度劳累,需长期坚持 |
| 心理干预 | 合并焦虑、抑郁的患者 | 降低疼痛敏感性,提高治疗依从性 | 需专业心理医生指导,结合药物治疗 |

三、卒中后中枢性疼痛的预防与长期管理
早期识别与干预
卒中后应尽早启动疼痛筛查(如入院时、康复过程中定期评估),通过NRS评分、BPI量表等工具及时发现疼痛迹象。早期干预(如药物治疗、物理治疗)可阻止疼痛慢性化,降低治疗难度。规范康复训练
康复训练应贯穿卒中后全程,根据患者功能状态调整训练强度及内容。被动运动(如家属帮助活动患肢)适用于肢体完全瘫痪的患者,可预防关节挛缩;主动运动(如患者自主抬举患肢)适用于肌力恢复的患者,可增强肌肉力量;作业疗法(如模拟日常活动)适用于功能改善的患者,可提高生活自理能力。定期随访与调整
患者需定期到康复科随访(如每月1次),告知医生疼痛变化(如疼痛强度、发作频率)、药物副作用(如头晕、嗜睡)及康复进展。医生会根据随访结果调整治疗方案(如增加药物剂量、更换药物、调整康复训练计划),确保治疗效果。
卒中后中枢性疼痛虽顽固,但通过早期识别、规范治疗、长期管理,多数患者可实现疼痛有效控制,改善生活质量。药物治疗是基础,神经调控治疗是顽固性疼痛的有效手段,康复与心理干预则是长期改善功能的关键。患者及家属需积极配合医生,遵循个性化治疗方案,切勿自行停药或放弃治疗,以最大程度减轻疼痛,恢复生活信心。