多数女性小腿湿疹经规范治疗可在1–4周内明显缓解,慢性或反复发作者需数月综合管理。
小腿部位因皮脂腺分布较少、易受摩擦与干燥影响,是湿疹的常见好发区域,尤其在女性中较为普遍。针对女人小腿上有湿疹治疗方法,临床通常采取外用药物、系统治疗、日常护理及环境调整相结合的综合策略,以控制炎症、缓解瘙痒、修复皮肤屏障并预防复发。

一、明确湿疹类型与分期是治疗前提
湿疹的常见类型
小腿湿疹多属慢性湿疹或乏脂性湿疹(冬季常见,因皮肤干燥、皮脂缺乏所致),亦可为接触性皮炎或特应性皮炎的局部表现。不同类型的湿疹对治疗反应存在差异,需由医生结合病史、皮损形态及可能诱因进行鉴别。湿疹的临床分期
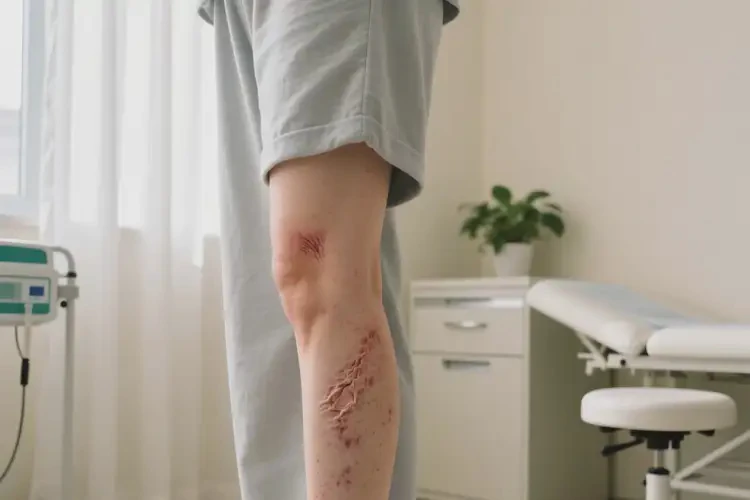
- 急性期:表现为红斑、密集丘疹、水疱,甚至渗出、糜烂,以抗炎、收敛为主。
- 亚急性期:渗出减少,出现结痂、脱屑,治疗侧重舒缓与修复。
- 慢性期:皮肤增厚、苔藓样变、色素沉着,需软化角质、强化保湿并控制瘙痒。
- 诊断与鉴别
需与真菌感染(如体癣)、淤积性皮炎(常见于下肢静脉功能不全者)、银屑病等相鉴别。必要时可进行真菌镜检、斑贴试验或皮肤活检以明确诊断。

二、药物治疗是控制炎症与症状的核心
外用药物选择
外用糖皮质激素(TCS)是湿疹一线治疗,根据皮损严重程度与部位选择不同强度。小腿皮肤较厚,可使用中效至强效制剂(如糠酸莫米松、丁酸氢化可的松)短期控制急性发作。钙调磷酸酶抑制剂(如他克莫司、吡美莫司)适用于长期维持治疗或激素不耐受者,不引起皮肤萎缩,安全性更优。口服药物辅助
- 抗组胺药(如西替利嗪、氯雷他定)可缓解瘙痒,尤其适用于夜间搔抓明显者。
- 系统性糖皮质激素仅限短期用于泛发性、急性重症湿疹,避免长期使用。
- 免疫抑制剂(如环孢素)或生物制剂(如度普利尤单抗)用于顽固性病例,需在专科医生指导下使用。
- 合并感染的处理
若湿疹继发细菌感染(出现黄痂、渗液、红肿热痛),需联用外用或口服抗生素。真菌感染则需使用抗真菌药。
下表对比常用外用药物在小腿湿疹治疗中的特点:
药物类别 | 代表药物 | 适用湿疹阶段 | 优势 | 注意事项 |
|---|---|---|---|---|
糖皮质激素(TCS) | 糠酸莫米松、丁酸氢化可的松 | 急性期、亚急性期、慢性期(短期) | 起效快、抗炎强 | 长期使用可能导致皮肤萎缩、毛细血管扩张 |
钙调磷酸酶抑制剂 | 他克莫司软膏、吡美莫司乳膏 | 亚急性期、慢性期(维持治疗) | 无皮肤萎缩风险,适合长期使用 | 初期可能有烧灼感,避免日晒 |
保湿修复剂 | 含神经酰胺、尿素、甘油的润肤霜 | 所有阶段,尤其慢性期 | 修复皮肤屏障,减少复发 | 需每日多次薄涂,用量充足(每周150–200克) |
抗生素软膏 | 莫匹罗星、夫西地酸 | 合并细菌感染时 | 控制感染,促进愈合 | 不可单独用于无感染湿疹,避免耐药 |
三、日常护理与环境管理是预防复发关键
皮肤保湿与清洁
小腿皮肤易干燥,每日沐浴后3分钟内涂抹无香料、低敏保湿霜至关重要。避免使用碱性肥皂、过热洗澡水及频繁搓洗,以减少皮肤屏障损伤。避免诱发与加重因素
- 物理刺激:避免搔抓、紧身衣物摩擦、长时间站立导致的下肢淤血。
- 化学刺激:慎用含酒精、香精、色素的护肤品或洗涤剂。
- 饮食与生活方式:减少辛辣食物、酒精摄入,保持规律作息,管理压力。
- 特殊护理措施
- 湿敷疗法:急性渗出期可用生理盐水或3%硼酸溶液冷湿敷,每次15–20分钟,每日2–3次,有助于收敛、降温。
- 衣物选择:穿着宽松、透气、纯棉长裤,减少外界刺激。
规范治疗下,女人小腿上有湿疹多数可有效控制。关键在于早期干预、合理用药、坚持保湿及规避诱因。若皮损反复不愈、迅速扩散或伴全身症状,应及时就医,排除其他皮肤疾病或系统性疾病可能,切勿自行长期使用强效激素,以免造成不可逆的皮肤损伤。
