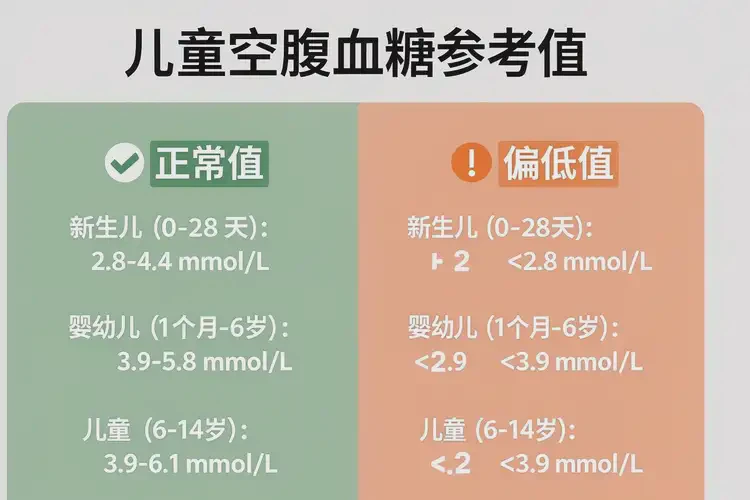
小孩早上空腹血糖3.6mmol/L属于血糖偏低但未达到儿童低血糖诊断标准(<2.8mmol/L),需结合症状及诱因综合评估风险
儿童空腹血糖正常范围为3.9-6.1mmol/L,3.6mmol/L虽未达到低血糖阈值,但已接近临界值。若孩子无明显不适(如精神萎靡、出汗、饥饿感),多为暂时现象,可通过及时进食缓解;若伴随上述症状,则需警惕低血糖发作,需立即处理并排查原因。
一、小孩早上空腹血糖3.6mmol/L的常见原因
生理因素:摄入不足或消耗过多
儿童生长发育快,能量需求大,若前一天晚餐进食过少、挑食(如拒绝主食、肉类),或夜间睡眠时间过长(如超过10小时未进食),可导致糖原储备不足,晨起血糖偏低。晨起剧烈运动(如跑步、跳绳)会增加葡萄糖消耗,进一步降低血糖水平。这类情况多为偶发,通过及时补充食物可快速恢复。疾病因素:糖原/能量代谢异常
- 糖原累积症:因糖原合成或分解酶缺陷(如Ⅰ型、Ⅲ型),导致肝糖原无法正常储存或释放,晨起空腹时糖原耗尽,血糖降低。常伴随肝肿大、生长发育迟缓(如身高体重低于同龄人)、反复低血糖等症状。
- 遗传代谢性疾病:如氨基酸代谢异常(枫糖尿症)、脂肪酸代谢异常(中链酰基辅酶A脱氢酶缺乏症),可干扰能量代谢过程,导致血糖生成不足。此类疾病多伴随特殊气味(如枫糖尿症的焦糖味尿液)、喂养困难(如拒食、呕吐)、嗜睡等表现。
内分泌疾病:胰岛素分泌异常
- 先天性高胰岛素血症:因胰腺β细胞肿瘤或功能异常,导致胰岛素过度分泌(即使血糖正常或偏低,胰岛素仍持续作用),是婴儿持续性低血糖的最常见病因。表现为反复发作的低血糖(尤其是空腹)、喂养困难、出汗、颤抖,严重时可导致昏迷。
- 垂体/肾上腺功能低下:垂体分泌的生长激素、肾上腺分泌的皮质醇均有升高血糖的作用,若垂体功能低下(如垂体柄阻断综合征)或肾上腺皮质功能低下(如先天性肾上腺皮质增生症),会导致升糖激素不足,血糖难以维持正常水平。常伴随乏力、食欲不振、皮肤色素沉着(肾上腺皮质功能低下)、生长迟缓等症状。
医源性因素:药物或治疗影响
若孩子因其他疾病(如糖尿病、感染)使用降糖药物(如胰岛素、格列本脲),或大量输注葡萄糖溶液后突然停止,可能导致血糖反跳性降低。长期使用糖皮质激素(如泼尼松)突然减量,也会影响升糖激素水平,诱发低血糖。
| 原因类型 | 具体病因 | 典型症状 | 常见诱因 |
|---|---|---|---|
| 生理因素 | 摄入不足/消耗过多 | 无明显不适或轻度乏力、出汗 | 晚餐少吃、夜间睡眠长、晨起剧烈运动 |
| 疾病因素 | 糖原累积症 | 肝肿大、生长发育迟缓、反复低血糖 | 空腹、长时间未进食 |
| 疾病因素 | 遗传代谢性疾病 | 特殊气味(如焦糖味尿液)、喂养困难、嗜睡 | 空腹、感染、应激 |
| 内分泌疾病 | 先天性高胰岛素血症 | 反复低血糖、喂养困难、出汗、颤抖 | 空腹、进食不及时 |
| 内分泌疾病 | 垂体/肾上腺功能低下 | 乏力、食欲不振、皮肤色素沉着、生长迟缓 | 长期激素使用后减量 |
| 医源性因素 | 降糖药物/葡萄糖输注不当 | 突发低血糖、昏迷 | 药物过量、突然停药 |

二、小孩早上空腹血糖3.6mmol/L的处理建议
立即评估症状严重程度
若孩子无明显不适(如精神状态好、无出汗、饥饿感),可先让其坐下或躺下休息,避免剧烈活动,防止因低血糖导致跌倒受伤。随后给予快速升糖食物(如150ml含糖饮料、1颗水果糖、半块巧克力),进食后15分钟再次测量血糖:若血糖升至3.9mmol/L以上,且症状缓解,说明处理有效;若血糖仍低于3.9mmol/L或症状加重(如出现嗜睡、昏迷),需立即送往医院。及时排查潜在病因
若孩子反复出现空腹血糖偏低(每周超过2次),或伴随上述症状(如肝肿大、喂养困难、反复呕吐),需尽快就医,完善以下检查:血糖监测(包括空腹、餐后2小时、夜间血糖)、糖化血红蛋白(反映近2-3个月平均血糖)、胰岛素/C肽释放试验(评估胰岛素分泌情况)、遗传代谢筛查(如血尿串联质谱)、内分泌功能检查(如生长激素、皮质醇水平)等,以明确病因。针对性调整生活方式
若为生理因素导致的低血糖,需调整孩子的饮食结构:保证每日三餐规律,主食(如米饭、面条)占比不低于50%,避免过度节食或挑食;增加蛋白质(如鸡蛋、牛奶、瘦肉)和脂肪(如坚果、橄榄油)的摄入,延缓胃排空,延长血糖维持时间;睡前可加餐(如1杯牛奶、1块蛋糕),预防夜间低血糖。避免晨起空腹剧烈运动,运动前可适当进食少量食物(如1片面包)。
小孩早上空腹血糖3.6mmol/L虽未达到低血糖阈值,但仍需引起家长重视。通过及时评估症状、合理处理及排查病因,可有效预防低血糖对孩子生长发育(如大脑神经细胞损伤)和健康的不良影响。日常需注意孩子的饮食规律、运动强度及症状变化,若出现异常,应及时就医,确保孩子的血糖水平稳定。