更年期女性餐后血糖3.8 mmol/L属于正常偏低范围,绝非糖尿病表现
更年期女性餐后血糖3.8 mmol/L属于正常偏低范围,绝非糖尿病表现。该数值远低于糖尿病诊断标准,反映的是血糖控制良好或可能存在摄入不足、代谢加速或药物影响等非病理状态,需结合餐前血糖、症状及整体健康状况综合评估,而非单独依据此数值判定疾病。
一、血糖正常范围与糖尿病诊断标准
- 不同人群与时段的血糖参考值存在显著差异,需明确测量时间与个体特征。餐后血糖指进食后2小时的静脉血浆葡萄糖浓度,是评估糖代谢的重要指标。

血糖类型 | 健康成人正常范围 (mmol/L) | 糖尿病诊断标准 (mmol/L) | 更年期女性特殊考虑 |
|---|---|---|---|
空腹血糖 | 3.9–6.1 | ≥7.0 | 可因激素波动略升高,但通常不超7.0 |
餐后2小时血糖 | <7.8 | ≥11.1 | 更易受饮食结构、胰岛素敏感性影响 |
随机血糖 | <11.1 | ≥11.1 | 非诊断依据,需复测确认 |
糖化血红蛋白(HbA1c) | <5.7% | ≥6.5% | 更年期女性可能因贫血或铁代谢异常影响准确性 |
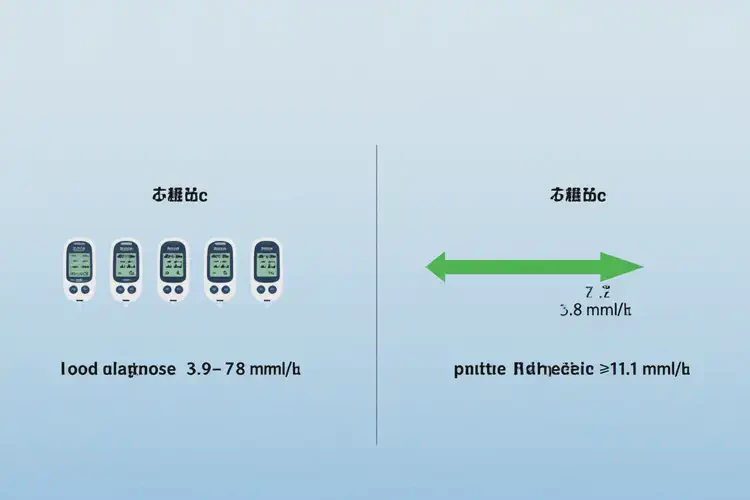
餐后血糖3.8 mmol/L 低于正常下限,属于低血糖范畴,而非高血糖。糖尿病的诊断核心是持续性高血糖,其诊断标准明确要求餐后2小时血糖≥11.1 mmol/L。3.8 mmol/L不仅未达到糖尿病门槛,甚至低于多数健康人群的餐后血糖下限,提示机体对葡萄糖的利用效率较高或摄入不足。
更年期女性因雌激素水平下降,胰岛素敏感性可能发生波动,但多表现为胰岛素抵抗倾向,血糖易升高,而非降低。若出现餐后血糖显著偏低,需警惕是否因过度节食、剧烈运动、降糖药物使用或胰岛素分泌异常所致,而非糖尿病本身。
二、低血糖的临床意义与风险评估

餐后血糖3.8 mmol/L 可能伴随心慌、手抖、出汗、头晕、乏力等低血糖症状,尤其在更年期女性中,因自主神经调节功能下降,对低血糖的感知能力减弱,风险更高。即便无症状,反复出现此类数值也需引起重视。
与糖尿病前期或糖尿病早期常见的餐后血糖升高(如8–11 mmol/L)形成鲜明对比,3.8 mmol/L 无法与任何糖尿病阶段相联系。糖尿病的本质是胰岛素分泌不足或作用障碍导致葡萄糖蓄积,而此数值反映的是葡萄糖被快速清除,机制截然相反。
更年期女性若长期维持餐后血糖偏低,可能影响脑功能供能、心血管稳定性及情绪调节,增加跌倒与认知功能下降风险。建议监测早餐前、午餐后、晚餐后及睡前四时段血糖,绘制个体化血糖曲线,排除反应性低血糖或胰岛素瘤等罕见病因。
三、健康管理建议与干预方向
饮食调整:避免单次摄入大量精制碳水,采用少食多餐、高纤维、优质蛋白与健康脂肪搭配的饮食模式,可稳定餐后血糖,防止骤升骤降。例如,将白米饭替换为杂粮饭,搭配瘦肉与绿叶蔬菜。
药物评估:若正在服用二甲双胍、磺脲类或胰岛素等降糖药,3.8 mmol/L 提示药物剂量可能偏高,需及时与医生沟通调整,避免低血糖事件。
定期监测:建议每3–6个月检测一次空腹血糖、餐后2小时血糖与糖化血红蛋白,全面评估糖代谢状态。仅凭单次餐后数值判断疾病,属于典型误读。
更年期女性餐后血糖3.8 mmol/L 是一种需关注但无需恐慌的生理信号,它指向的是血糖管理的精细调节,而非糖尿病的诊断依据。这一数值提醒我们,健康并非一味追求高血糖阈值,而是维持血糖在安全、稳定的生理区间内波动。过度节食、药物滥用或代谢紊乱都可能造成此类偏低值,其潜在风险远大于所谓“糖尿病”的误判。科学管理的核心在于个体化评估与持续监测,而非孤立解读单一数值。
