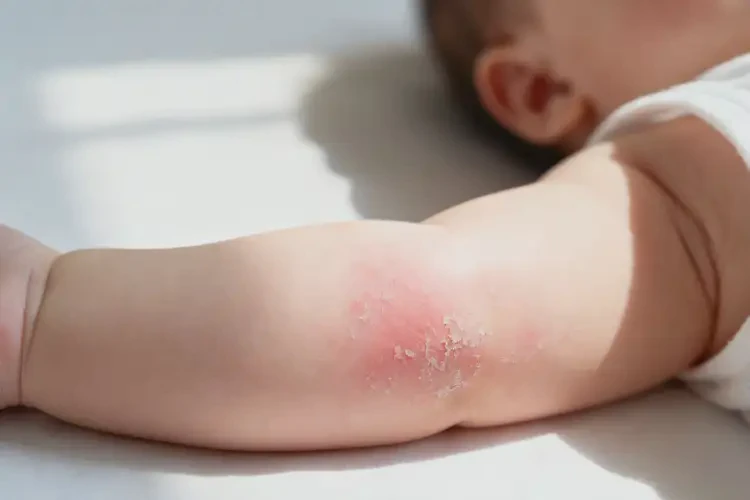
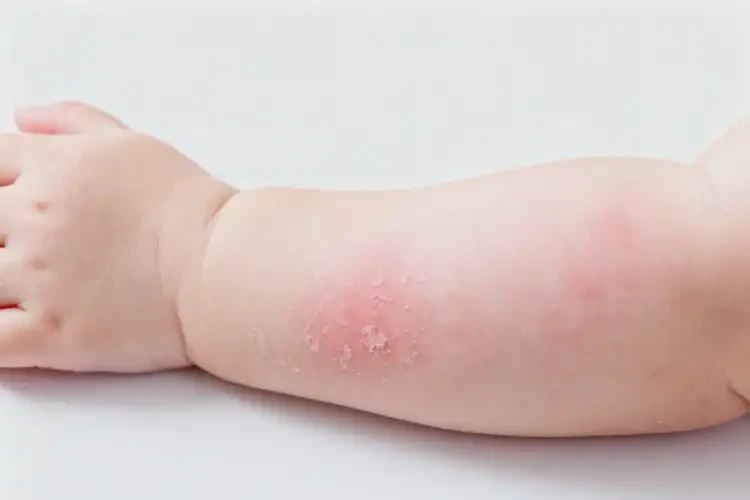
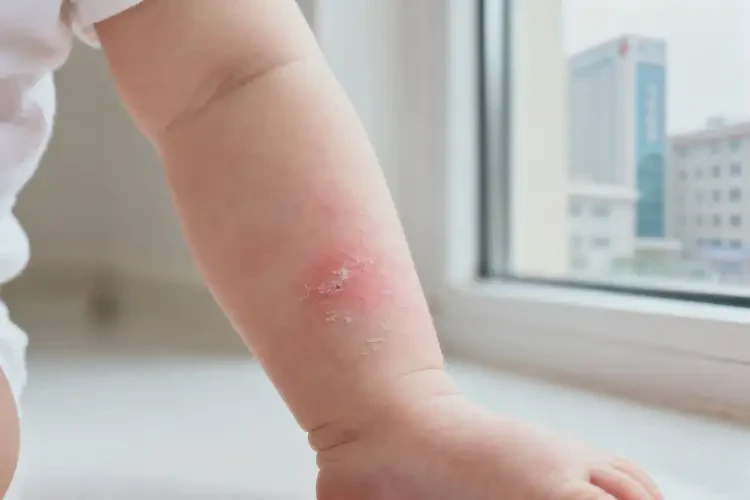
70% 的患儿在 2 岁前自愈,90% 在学龄期前完全好转婴儿手臂上偶尔出现的轻度湿疹,在明确并消除诱因、配合规范护理的前提下,存在彻底自愈的可能。自愈概率与年龄增长呈正相关,且受症状严重程度、体质遗传、护理质量等多重因素影响,中重度或合并过敏体质者需科学干预以降低慢性化风险。
一、自愈的核心影响因素
1. 年龄与自愈概率的相关性
婴儿湿疹的自愈潜力随皮肤发育逐渐增强。6 个月内发病的患儿中,约 70% 可在 2 岁前实现症状彻底消退;到 5-6 岁学龄期前,这一比例可升至 90%。仅少数(<10%)属于特应性皮炎范畴或过敏体质的婴儿,湿疹可能持续至青春期甚至成年。
2. 决定自愈的关键条件
不同维度的条件直接影响湿疹能否彻底自愈,具体要求如下:
| 条件类型 | 具体要求 | 对自愈的影响 |
|---|---|---|
| 症状严重程度 | 轻度:局部散在红疹、干燥脱屑,无渗液、水疱;中重度:大面积红肿、渗液、瘙痒剧烈 | 轻度者自愈概率高,中重度需排除自愈可能 |
| 诱因明确性 | 短期接触过敏原(如洗涤剂、化纤衣物)或环境刺激(如干燥、高温) | 诱因明确且脱离后,自愈速度显著加快 |
| 护理规范性 | 每日用无香精保湿剂≥2 次,洗澡水温 32-38℃(时长 < 10 分钟),避免搔抓摩擦 | 规范护理可提升自愈率,减少复发 |
| 遗传与体质 | 父母无过敏史,患儿皮肤屏障功能发育良好 | 无遗传背景者自愈率更高,过敏体质者需长期管理 |
3. 湿疹类型的自愈差异
婴儿手臂湿疹的类型不同,自愈表现也存在明显区别:
- 干燥型:好发于秋冬季节,表现为手臂皮肤干裂、脱屑,加强保湿(如含神经酰胺润肤剂)后多数 1-2 岁缓解。
- 脂溢型:偶发于手臂,伴淡红色斑片及油腻性鳞屑,通常 6 个月内随皮脂腺发育成熟自愈。
- 渗出型:少见但需警惕,表现为手臂水疱、渗液,易继发金黄色葡萄球菌感染,自愈率较低,常需药物干预。
二、湿疹的常见诱因与识别
1. 内在体质因素
- 遗传因素:父母一方有过敏性疾病(过敏性鼻炎、哮喘、特应性皮炎等),婴儿患病概率显著增加;父母双方均有过敏史时,风险进一步升高。
- 皮肤屏障缺陷:婴儿皮肤厚度仅为成人的 1/3,角质层薄,神经酰胺等脂质成分不足,屏障功能薄弱,易受外界刺激引发炎症。
2. 外在环境与接触因素
- 过敏原刺激:环境中的尘螨、花粉、动物毛发皮屑,或母乳中母亲摄入的牛奶、鸡蛋、海鲜等食物蛋白,均可能诱发过敏反应。
- 物理化学刺激:手臂接触化纤衣物、刺激性洗涤剂,或环境过于干燥(湿度 < 40%)、高温多汗,都可能引发局部湿疹。
三、促进自愈的护理与干预原则
1. 日常护理核心措施
- 皮肤保湿:每日涂抹 2-3 次无香精、无防腐剂的医用保湿霜,修复皮肤屏障,减少水分流失。
- 环境管理:保持室内温度 18-22℃、湿度 50%-60%,选择纯棉宽松衣物,避免手臂皮肤摩擦刺激。
- 清洁规范:用温水快速洗澡,避免使用肥皂等清洁产品,洗澡后 3 分钟内涂抹保湿剂锁住水分。
2. 科学干预指征与方法
出现以下情况需及时就医干预,避免延误病情:
- 手臂湿疹持续加重,出现明显渗液、结痂或继发感染(红肿、脓疱)。
- 瘙痒剧烈导致婴儿哭闹不安、睡眠受影响。
- 皮疹反复发作超过 1 个月,或范围扩大至躯干、面部等其他部位。
临床干预以对症治疗为主,常用地奈德乳膏等弱效糖皮质激素缓解炎症,炉甘石洗剂减轻瘙痒,合并感染时需外用抗生素(如莫匹罗星软膏)。
婴儿手臂偶尔出现的轻度湿疹多具有自限性,随着年龄增长和皮肤屏障完善,多数可在学龄期前彻底自愈。家长需重点关注症状严重程度与诱发因素,通过规范保湿、环境管控等护理措施提升自愈概率,同时警惕中重度或反复发作的情况,及时寻求专业干预,避免发展为慢性病程。