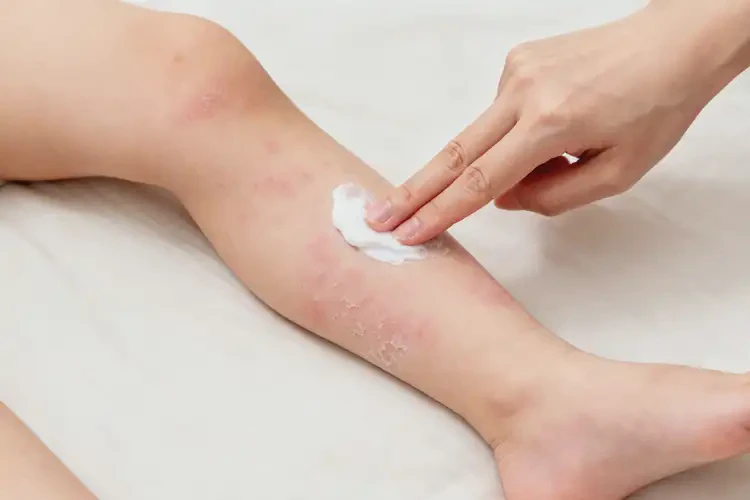
70% 的幼儿湿疹在 2 岁前显著好转,90% 于学龄前缓解,但仅约 50% 的中重度湿疹可能自愈。
幼儿小腿湿疹的自愈可能性并非绝对,受病情严重程度、年龄、护理质量及过敏原控制等多重因素影响。多数轻度湿疹通过科学护理可随年龄增长逐渐消退,但中重度湿疹若放任不管,不仅自愈概率低,还可能引发皮肤感染、睡眠障碍等并发症,需结合干预措施促进恢复。
一、自愈的核心影响因素与概率
病情严重程度的关键作用湿疹严重程度直接决定自愈概率,轻度与中重度病例转归差异显著。轻度湿疹表现为少量红斑、干燥脱屑,皮肤屏障损伤较浅,通过基础护理即可实现较高自愈率;中重度湿疹伴随渗出、溃烂、剧烈瘙痒,皮肤炎症反应强烈,需药物干预才能控制,放任不管易迁延不愈。
年龄相关的自愈规律幼儿免疫系统发育与皮肤屏障完善是自愈的重要基础。0-6 个月时自愈比例约 30%,主要依赖减少外界刺激;6 个月 - 1 岁随着免疫功能增强,自愈比例提升至 50%;1-2 岁皮肤屏障功能显著增强,70% 患儿症状改善;2 岁至学龄前,90% 患儿病情可基本缓解。仅约 10% 的患儿可能持续至成年。
护理与过敏原的影响权重科学护理可使自愈率提升 30%-50%,而持续暴露于过敏原会显著延缓病程。每日规范保湿、避免刺激物接触能加速皮肤屏障修复;明确并规避牛奶蛋白、尘螨等过敏原,可使自愈周期缩短 40%。母乳喂养且母亲规避过敏食物的婴儿,湿疹缓解速度比人工喂养快 1.5 倍。
影响因素 具体条件 自愈概率 / 效果 严重程度 轻度(红斑、脱屑) 70%-90% 中重度(渗出、溃烂) <50% 年龄阶段 <2 岁 70% 显著改善 2 岁 - 学龄前 90% 基本缓解 护理质量 每日保湿 + 避免刺激 提升 30% 自愈率 过敏原控制 明确并回避致敏原 缩短 40% 病程
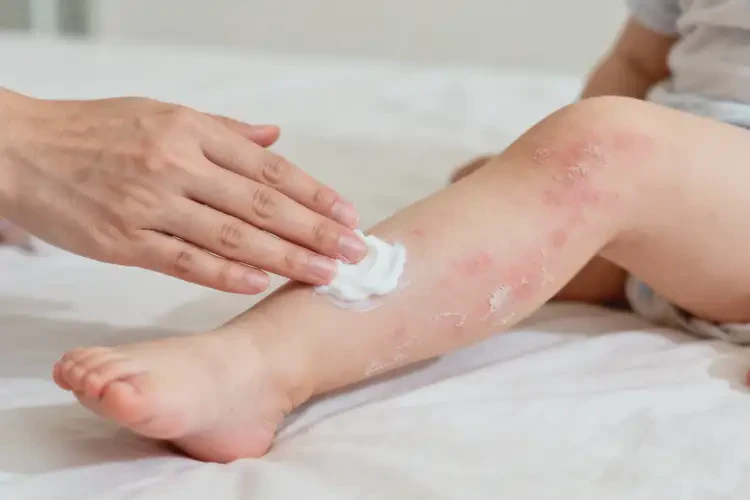
二、放任不管的潜在风险
皮肤损伤与感染恶化湿疹伴随的剧烈瘙痒会导致幼儿搔抓,造成皮肤破损,易引发细菌或真菌感染,出现毛囊炎、疖肿等并发症,严重时可能诱发败血症。长期不干预还会导致皮肤增厚、粗糙,形成苔藓样变,永久影响皮肤外观。
全身健康与发育影响夜间瘙痒会严重降低幼儿睡眠质量,导致睡眠不足,进而影响食欲与生长发育。持续的皮肤不适还可能使幼儿情绪烦躁,甚至产生自卑等心理障碍。少数过敏体质患儿若持续接触过敏原,可能诱发更严重的过敏反应,极端情况下存在过敏性休克风险。
病情迁延与慢性化中重度湿疹若长期不治疗,会从急性炎症转为慢性病程,反复发作,增加治疗难度。约 1/3 未规范干预的患儿会在成年后复发,1/3 持续存在症状,最终发展为成人湿疹,需长期管理。

三、科学干预与护理要点
基础护理:修复皮肤屏障
- 清洁:每周洗澡 2-3 次,水温控制在 32-37℃,时间不超过 10 分钟,使用无香精、无皂基的婴儿专用沐浴露,洗完后轻轻拍干皮肤。
- 保湿:洗澡后 3 分钟内涂抹含凡士林、神经酰胺等成分的霜剂或软膏,每日补涂 2-3 次,形成锁水保护膜。
- 环境:保持室温 20-24℃、湿度 40%-60%,定期清洁床品减少尘螨,避免宠物毛发、花粉等刺激。
对症治疗:分级用药原则轻度湿疹仅需加强保湿;中度湿疹在医生指导下使用 1% 氢化可的松乳膏等弱效激素药膏,每日 1-2 次,连续使用不超过 1 周;重度湿疹需先以生理盐水湿敷处理渗液,再使用中效激素药膏或钙调神经磷酸酶抑制剂,合并感染时需联用莫匹罗星软膏等抗生素。
诱因管理:规避过敏与刺激衣物选择 100% 纯棉材质,宽松透气,新衣物清洗后再穿;饮食上经医生判断后回避过敏食物,不盲目忌口;给幼儿戴纯棉手套、剪短指甲,避免搔抓加重损伤。
幼儿小腿湿疹有一定自愈潜力,但需结合病情分级与护理质量综合判断。轻度病例通过科学保湿与环境管理,多数可随年龄增长消退;中重度病例若放任不管,不仅自愈概率低,还可能引发感染、发育受限等风险。家长应重点关注皮肤护理与症状变化,轻度者强化保湿,中重度者及时就医干预,才能帮助幼儿更好地摆脱湿疹困扰,降低病情迁延风险。