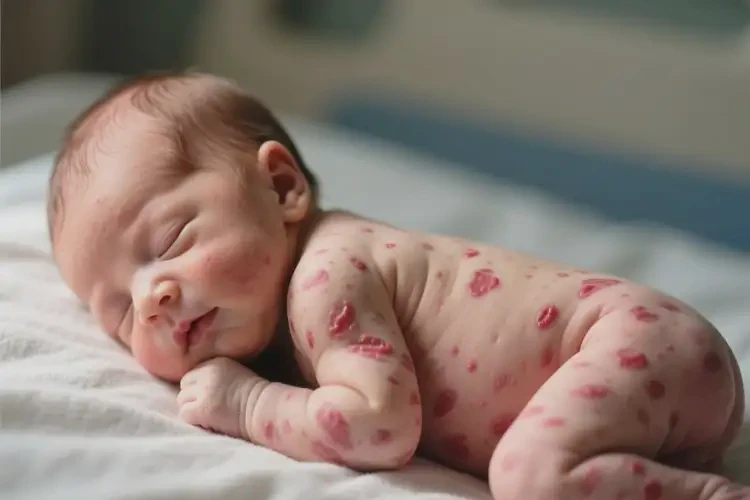
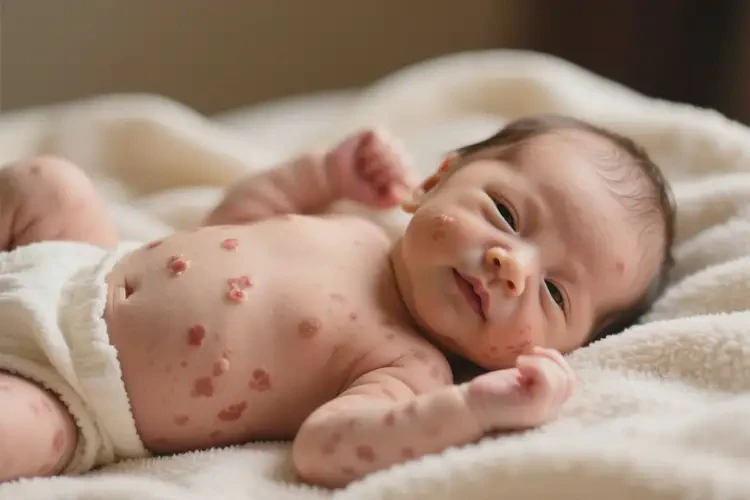
50%的轻症新生儿湿疹可能自愈,但反复发作或重症需干预
新生儿湿疹是皮肤屏障功能未完善引发的免疫反应,表现为红斑、丘疹伴瘙痒。其自愈性取决于湿疹类型和严重程度:约半数轻症患儿在1岁前随免疫系统发育可自愈,但若放任不管,可能转为慢性皮炎或继发感染。原因在于湿疹本质是皮肤屏障受损引发的慢性炎症,反复抓挠会破坏保护层,增加细菌入侵风险。家长需科学判断湿疹性质,避免盲目等待自愈而延误治疗。
一、新生儿湿疹的自愈可能性分析
轻症湿疹的自愈机制
部分新生儿湿疹由外在因素(如摩擦、温度过高)引发,表现为局部红斑、少量丘疹。这类湿疹在避免刺激源后,皮肤屏障功能可逐步修复,症状多在3-6个月内自行消退。研究显示,约50%的轻症患儿无需特殊治疗即可自愈,但需保持皮肤清洁湿润,避免过度清洁或使用刺激性护肤品。重症湿疹的不可自愈性
若湿疹反复发作、面积扩大或出现渗液、结痂,则提示免疫失衡或内在因素(如遗传过敏史、母亲孕期维生素D缺乏)。这类湿疹通常伴随Th2细胞过度活化,导致炎症持续恶化。临床观察发现,重症湿疹患儿若不干预,可能发展为特应性皮炎,甚至引发过敏性鼻炎或哮喘。
二、放任不管的潜在风险
皮肤屏障持续受损
湿疹患儿的角质层较薄,反复瘙痒抓挠会破坏皮肤完整性,使水分流失加剧,形成“瘙痒-抓挠-炎症”恶性循环。长期未修复的屏障功能可能引发继发感染,如金黄色葡萄球菌定植,导致脓疱疮或蜂窝织炎。免疫系统功能紊乱
湿疹与Th1/Th2细胞比例失衡密切相关。研究证实,重症湿疹患儿外周血中Th2细胞因子水平显著升高,而调节性T细胞(Treg)功能减弱。这种免疫紊乱可能随年龄增长累及其他器官,增加未来患过敏性疾病的风险。
三、科学护理与干预建议
基础护理措施
- 保湿修复:每日使用无香精的保湿霜(如凡士林)涂抹患处,锁住水分,修复皮肤屏障。
- 避免刺激:选择纯棉衣物,避免羊毛或化纤材质;洗澡水温控制在37℃以下,时间不超过5分钟。
- 环境控制:保持室内湿度40%-60%,减少尘螨、花粉等过敏原接触。
医疗干预时机
若湿疹持续2周未缓解、出现渗液或感染迹象(如发热、脓疱),需及时就医。医生可能根据病情开具外用激素药膏(如氢化可的松)或钙调磷酸酶抑制剂,以控制炎症。对于母乳喂养的婴儿,母亲需排查饮食过敏原(如牛奶、鸡蛋),必要时调整膳食结构。
新生儿湿疹的自愈性与个体差异密切相关,家长需通过观察症状变化、规避风险因素和科学护理,为宝宝皮肤健康保驾护航。