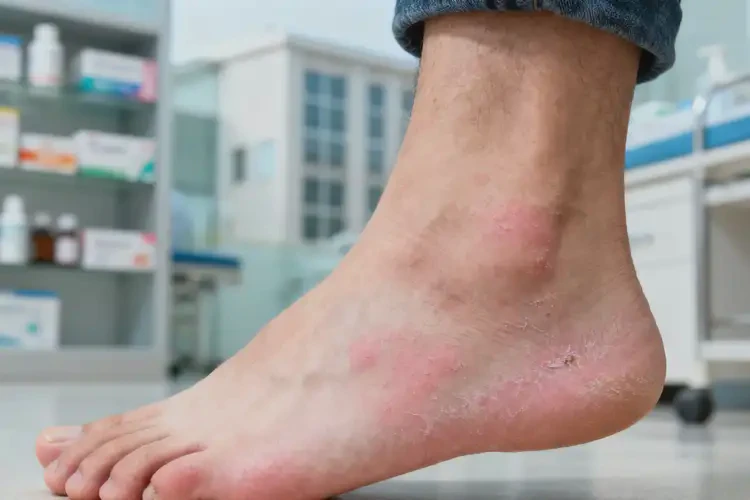
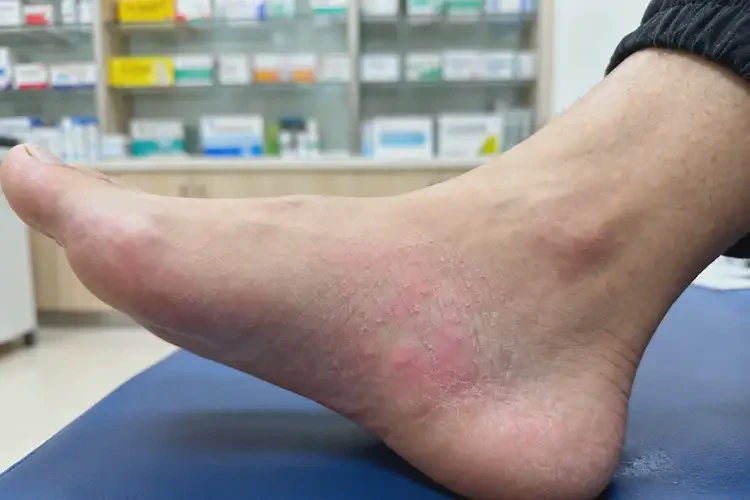
通常不能彻底自愈,仅少数轻度、诱因明确且可完全规避者可能自行缓解。足部湿疹作为一种与免疫相关的慢性炎症性皮肤病,其能否自愈取决于病情严重程度、致病因素是否明确且可去除以及个体免疫状态。对于中重度湿疹,或由遗传、慢性疾病等复杂因素引起且诱因持续存在的情况,若不干预,症状多会持续或加重,难以自行痊愈;仅部分因短期接触明确刺激物引发的轻度湿疹,在彻底远离诱因后,可能随皮肤屏障修复逐渐好转。
一、足部湿疹的核心特征与分型
足部湿疹的典型表现为皮肤多形性损害与明显瘙痒,根据病程可分为急性、亚急性和慢性三种类型,其症状与病理特点存在显著差异。
| 分型 | 典型症状 | 病程特点 | 常见部位 |
|---|---|---|---|
| 急性足部湿疹 | 密集丘疹、水疱、红斑,可出现糜烂、渗出及结痂,瘙痒剧烈 | 起病急,若处理得当可短期缓解,否则易转为慢性 | 足背、趾间等易接触刺激物的部位 |
| 亚急性足部湿疹 | 红肿、渗出减轻,出现鳞屑、丘疹,瘙痒程度稍缓 | 多由急性湿疹发展而来,病程迁延,易反复 | 足侧、趾缝边缘 |
| 慢性足部湿疹 | 皮肤增厚、浸润、苔藓化,伴色素沉着或皲裂,瘙痒反复发作 | 病程长(超过 3 个月),易受诱因刺激而急性发作 | 足跟、足底等易摩擦、受压部位 |
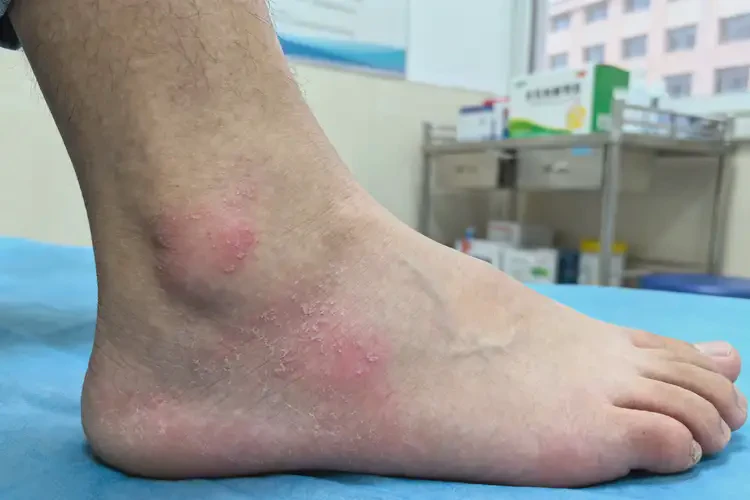
二、自愈的关键影响因素
足部湿疹的自愈可能性并非绝对,主要由以下四大因素共同决定,其中诱因可控性与病情严重程度起主导作用。
病情严重程度
- 轻度:仅表现为局部淡红斑、轻微瘙痒,无渗出或破损,在规避诱因后有一定自愈可能。
- 中重度:出现明显水疱、糜烂、皮肤增厚或皲裂,瘙痒影响睡眠与日常活动,自愈概率极低,需规范治疗。
致病因素的明确性与可控性足部湿疹由内外因素共同诱发,若诱因可明确且彻底去除,自愈几率显著提升,反之则易迁延不愈。
- 内部因素:包括遗传易感性(家族有湿疹、哮喘等过敏性疾病史)、过敏体质、慢性疾病(如糖尿病、甲状腺功能异常)等,此类因素多难以完全消除,易导致湿疹反复。
- 外部因素:涵盖接触过敏原(橡胶、皮革、鞋袜染料、足部护理品防腐剂等)、环境刺激(潮湿闷热、寒冷干燥、肥皂等刺激性化学品)、真菌感染(如足癣继发)及不良习惯(过度清洁、搔抓、鞋袜不透气)等,部分外部因素可通过干预去除。
个体免疫状态
- 免疫力较强、皮肤屏障功能较好的青年人,在远离诱因后,皮肤自我修复能力更强,轻度湿疹可能自行好转。
- 长期熬夜、焦虑、压力大导致免疫失衡者,皮肤屏障修复能力下降,即使轻度湿疹也易发展为慢性,难以自愈。
干预及时性
- 出现症状后及时采取保湿、规避刺激等护理措施,可减少皮肤损伤,为自愈创造条件。
- 若放任不管,搔抓导致皮肤屏障破损、继发感染(如细菌感染引发脓疱),会进一步加重炎症,彻底丧失自愈可能。
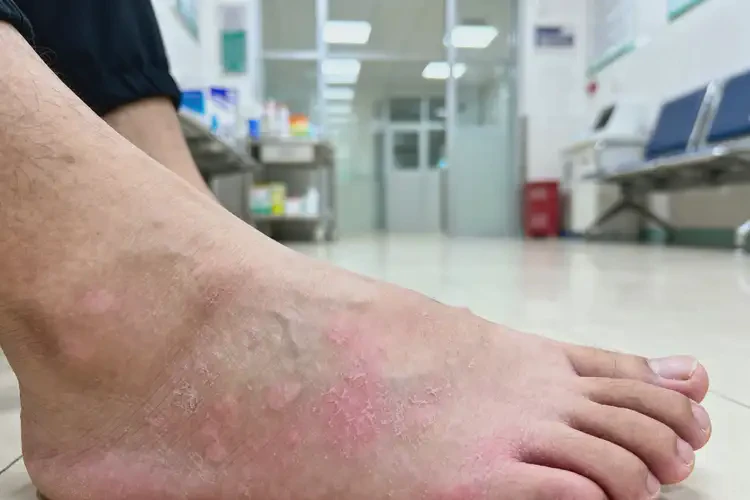
三、科学应对策略:从护理到治疗
对于足部湿疹,无论能否自愈,均需采取积极干预措施以控制症状、减少复发,核心在于 “护理为基础,治疗为关键”。
基础护理原则
- 清洁保湿:每日用32~38℃温水洗脚,避免过热或过冷刺激,洗后用柔软毛巾轻柔擦干(尤其趾间),立即涂抹尿素维 E 乳膏等保湿剂修复皮肤屏障。
- 鞋袜选择:穿棉质袜子与带透气孔的鞋子,每日更换鞋袜,将鞋子置于通风处晾晒,避免化纤、橡胶材质及过紧鞋袜。
- 规避刺激:不使用含香料、防腐剂的足部清洁或护理品,避免搔抓(瘙痒时可冷敷或轻轻拍打),远离潮湿闷热环境与已知过敏原。
规范治疗方案治疗需根据病程与症状选择针对性方案,强调在医生指导下进行。
- 外用药物:急性渗出期用3% 硼酸溶液湿敷;亚急性期可外涂氧化锌软膏;慢性期可使用曲安奈德乳膏等中效糖皮质激素制剂,或他克莫司软膏等钙调磷酸酶抑制剂。
- 口服药物:瘙痒剧烈者口服氯雷他定等抗组胺药;合并感染时需加用口服抗生素。
- 辅助治疗:中重度患者可在医生指导下进行窄谱中波紫外线光疗,抑制炎症反应、促进皮肤修复;情绪焦虑者需同步进行情绪管理,通过听音乐、阅读等方式舒缓压力。
日常禁忌事项
- 避免过度运动导致足部大量出汗,运动后需及时清洁擦干。
- 禁食辛辣、油腻及海鲜等易加重炎症的食物,增加新鲜蔬果摄入以补充维生素。
- 公共场所(健身房、泳池等)不共用拖鞋、脚盆,防止交叉感染。
- 女性患者避免使用指甲油、足部磨砂膏等刺激性足部产品。
足部湿疹的自愈概率受多重因素影响,总体而言自行痊愈的可能性较低,且易反复发作。青年人若出现足部湿疹,需先明确诱因并尽量规避,同时坚持科学护理与规范治疗,通过修复皮肤屏障、调节免疫状态来控制症状、减少复发,而非依赖自愈。早期干预、长期管理是改善预后的关键,症状持续或加重时应及时就医,避免病情迁延影响生活质量。