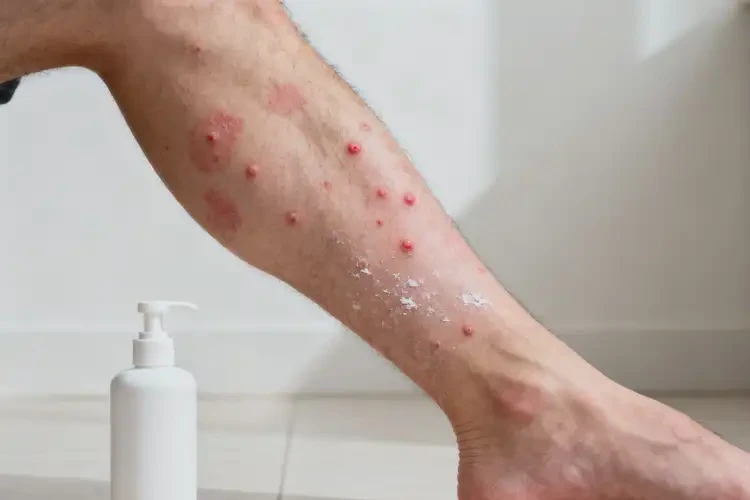
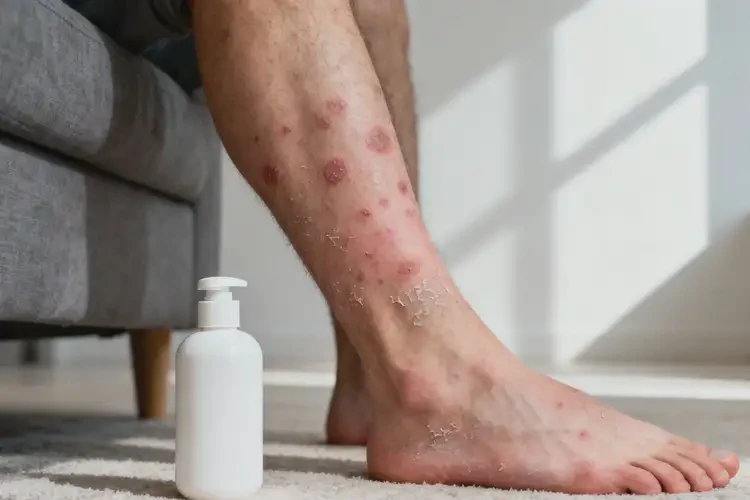
仅少数轻度、诱因明确且可快速规避的情况可能自行缓解,但超过 80% 的男性小腿湿疹若不干预会持续加重或反复发作。
男生小腿湿疹是否能自愈并无绝对答案,需结合病情轻重、诱因可控性及个体体质判断。轻度湿疹若因短期环境刺激(如干燥、一过性接触过敏)引发,且及时脱离诱因,可能自行好转;但多数情况下,湿疹与皮肤屏障受损、免疫异常等相关,若不处理,会导致瘙痒加剧、皮损扩散,还可能引发感染、心理问题等并发症,因此不建议放任不管。
一、湿疹自愈的可能性及影响因素
自愈的罕见性相较于儿童湿疹(约 60%-70% 可随年龄增长自愈),成年男性小腿湿疹自愈概率极低。成人皮肤屏障功能已趋于稳定,一旦受损难以自行修复,且常伴随免疫异常、慢性刺激等因素,病情易转为慢性,表现为反复发作的红斑、丘疹及瘙痒。
影响自愈的关键因素以下因素可能增加自愈的微小概率,但并非决定性条件:
- 诱因单一且可控:如仅因短期接触某类洗涤剂、衣物材质引发,且立即停止接触并做好基础保湿。
- 体质较好:自身皮肤修复能力较强,且无过敏体质、免疫缺陷等基础问题。
- 病情极轻:仅出现轻微干燥、瘙痒,未形成明显皮损。
自愈与干预的结果对比放任不管与科学干预的结局存在显著差异,具体如下表所示:
| 对比维度 | 放任不管(不干预) | 科学干预(及时处理) |
|---|---|---|
| 病情发展 | 多转为慢性湿疹,反复发作 | 1-2 周内症状缓解,降低复发率 |
| 皮肤状态 | 出现苔藓样变、增厚、色素沉着 | 修复皮肤屏障,恢复正常肤质 |
| 并发症风险 | 高,易引发细菌感染、过敏疾病 | 低,可有效规避感染及系统并发症 |
| 生活质量 | 瘙痒影响睡眠、社交,引发焦虑 | 快速缓解不适,不干扰正常生活 |
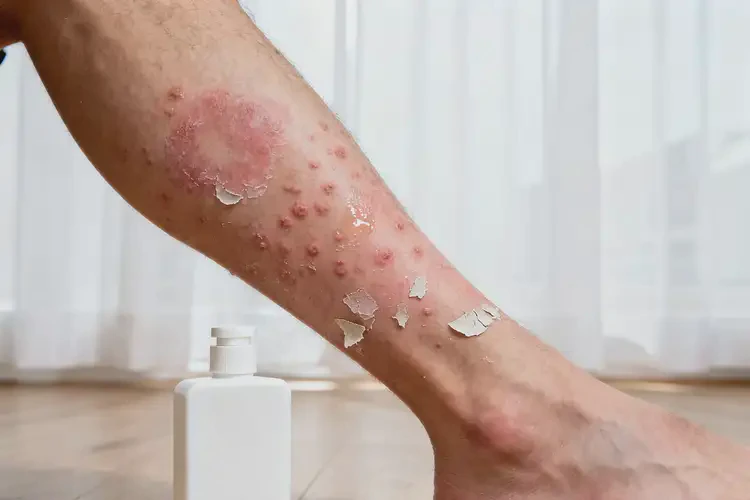
二、不干预湿疹的潜在危害
皮肤损害持续加重湿疹初期的红斑、丘疹会逐渐扩散,因剧烈瘙痒导致搔抓,形成糜烂、渗液,后期转为皮肤增厚、粗糙的苔藓样变,且伴随永久性色素沉着或减退,影响皮肤外观。破损皮肤易定植金黄色葡萄球菌,引发化脓性感染,出现红肿、脓疱等症状。
生活质量严重下降夜间瘙痒通常加剧,严重干扰睡眠,导致白天疲劳、烦躁;皮肤外观的改变可能使男性在社交、运动等场合产生自卑心理,进而回避人际交往,影响工作与生活状态。长期受症状及心理压力困扰,还可能诱发焦虑、抑郁等情绪问题。
诱发多系统并发症长期未控制的湿疹属于慢性炎症状态,可能引发全身免疫紊乱,增加过敏性疾病风险,如诱发过敏性鼻炎、哮喘等;少数患者还可能出现自身免疫性疾病,如红斑狼疮、类风湿关节炎等,对健康造成更广泛的威胁。

三、科学应对男性小腿湿疹的核心措施
基础护理:修复皮肤屏障每日使用含尿素、凡士林或神经酰胺的保湿霜,洗澡后 3 分钟内涂抹以锁住水分;洗澡水温控制在 37℃以下,时间不超过 10 分钟,避免使用碱性肥皂或含酒精的清洁产品。穿着纯棉宽松衣物,避免化纤、羊毛材质摩擦皮损;保持室内湿度在 40%-60%,冬季减少电热毯使用,夏季及时擦干汗液。
规范治疗:分阶段用药根据病情阶段选择合适的治疗方式,具体如下:
- 急性期(渗出明显):采用 3% 硼酸溶液湿敷,干燥后外用弱效糖皮质激素软膏(如丁酸氢化可的松乳膏),连续使用不超过 2 周。
- 慢性期(皮肤增厚):选用复方氟米松软膏或他克莫司软膏,合并感染时联用莫匹罗星软膏,必要时用保鲜膜封包增强吸收。
- 严重或泛发者:口服氯雷他定、西替利嗪等抗组胺药物缓解瘙痒;顽固性病例可采用窄谱中波紫外线光疗,每周 2-3 次,持续 8-12 周见效。
诱因规避:减少复发可能记录饮食日记,排查并避免牛奶、鸡蛋、海鲜等致敏食物;避免接触尘螨、花粉等环境过敏原,定期清洁床品、减少户外活动后的皮肤清洁残留。保持规律作息,避免熬夜及精神紧张,减少免疫紊乱引发的病情波动。
男性小腿湿疹自行好转的概率极低,放任不管只会导致病情恶化、并发症丛生。及时通过保湿修复皮肤屏障,结合分阶段药物治疗,并规避诱发因素,不仅能快速缓解症状,还能降低复发风险,避免皮肤与身心受到持续损害。一旦出现湿疹症状,应尽早采取科学干预措施,而非寄希望于自愈。