多数情况下无法完全自愈,需干预控制;轻度接触性湿疹在去除诱因后可能2–4周内缓解。
女性脚部湿疹是否能自愈,取决于其类型、诱因、严重程度及个体皮肤屏障状态。部分轻度接触性湿疹在及时脱离致敏物或刺激物后,配合基础护理可自行缓解;但特应性湿疹、汗疱疹或慢性角化型湿疹往往反复发作、难以自愈,若不规范干预,可能进展为苔藓样变、皲裂甚至继发感染。脚部因长期处于潮湿、闷热、摩擦环境中,更易形成慢性炎症循环,因此主动管理远比等待自愈更有效。
一、湿疹类型决定自愈可能性
接触性湿疹:有自愈潜力
由鞋材、袜子染料、洗涤剂或护肤品等外源性刺激物或过敏原引发。一旦明确并彻底避开诱因,皮肤屏障可逐步修复,轻度病例2–4周内可自愈。若反复接触,则转为慢性。特应性湿疹(遗传性):几乎无法自愈
与遗传易感体质、免疫异常及皮肤屏障缺陷相关,常伴过敏性鼻炎或哮喘史。脚部虽非典型好发部位,但一旦累及,多呈对称性、反复性红斑、脱屑与剧烈瘙痒,需长期综合管理。汗疱疹型湿疹:易复发,难自愈
好发于手掌与脚底,表现为深在性小水疱,伴灼热或瘙痒。与多汗、精神压力、金属过敏等相关,季节性明显(春夏季高发),多数需药物干预才能缓解。
二、影响自愈的关键因素
环境与行为因素
脚部长期穿不透气鞋袜、出汗后未及时清洁干燥、频繁接触肥皂或消毒液,会持续破坏皮肤屏障,阻碍自愈进程。相反,保持足部干爽、选择纯棉袜、避免搔抓可显著提升恢复几率。是否合并感染
湿疹破损后易继发细菌(如金黄色葡萄球菌)或真菌(如足癣)感染。足癣(脚气)常被误认为湿疹,但二者治疗截然不同——误用激素药膏会加重真菌感染。明确诊断是前提。皮肤屏障修复能力
规律使用无香精保湿霜可加速屏障重建。研究显示,每日2–3次保湿可降低湿疹复发率达50%以上。忽视保湿者,即使急性期缓解,也极易复发。
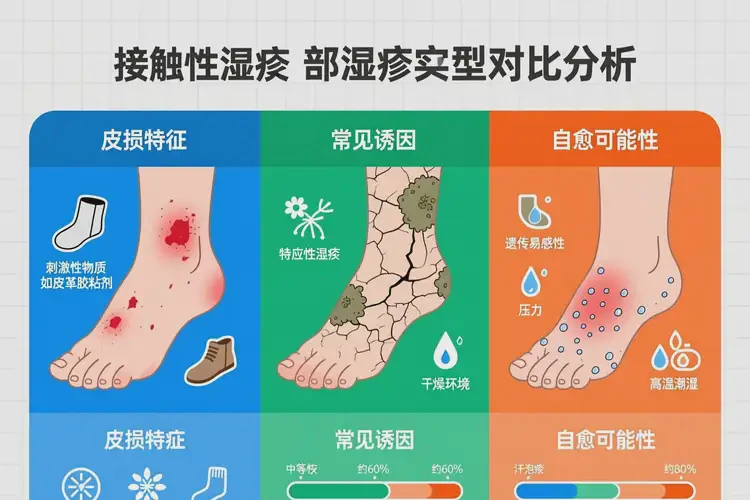
下表对比不同脚部湿疹类型的自愈特征与管理要点:

特征 | 接触性湿疹 | 特应性湿疹 | 汗疱疹型湿疹 |
|---|---|---|---|
典型诱因 | 鞋材、洗涤剂、金属 | 遗传、免疫紊乱 | 多汗、压力、镍过敏 |
皮损特点 | 边界清晰,与接触物形状吻合 | 对称红斑、干燥脱屑 | 脚底深在小水疱,成群分布 |
自愈可能性 | 高(去除诱因后) | 极低 | 低(易季节性复发) |
关键干预措施 | 避免接触 + 保湿 | 长期保湿 + 抗炎治疗 | 控汗 + 抗炎 + 保湿 |
误诊风险 | 易与足癣混淆 | 易与慢性皮炎混淆 | 易被当作“脚气” |
三、科学应对策略
精准鉴别诊断
若脚部皮疹单侧起病、趾缝先受累、边缘清晰伴脱屑,应优先排查足癣;若双侧对称、反复发作、伴其他过敏史,则倾向湿疹。真菌镜检是金标准,不可仅凭经验判断。阶梯式治疗原则
- 轻度:仅需保湿修复(如含神经酰胺、尿素成分的霜剂);
- 中度:短期使用弱效外用糖皮质激素(如氢化可的松);
- 重度或慢性:需联合钙调磷酸酶抑制剂(如他克莫司)或湿敷疗法。
预防复发核心措施
每日保湿、穿透气鞋袜、避免热水烫洗、管理压力。对于汗疱疹患者,减少接触镍、铬等金属(如某些鞋扣、拉链)尤为重要。
脚部湿疹虽在极少数轻症且诱因明确的情况下可能短期自愈,但绝大多数女性因体质、环境及行为因素难以实现真正自愈。早期识别类型、避免误治、坚持屏障修复才是控制病情、减少复发的根本路径。忽视干预不仅延长病程,还可能引发皮肤增厚、色素沉着甚至继发感染,显著影响生活质量。
