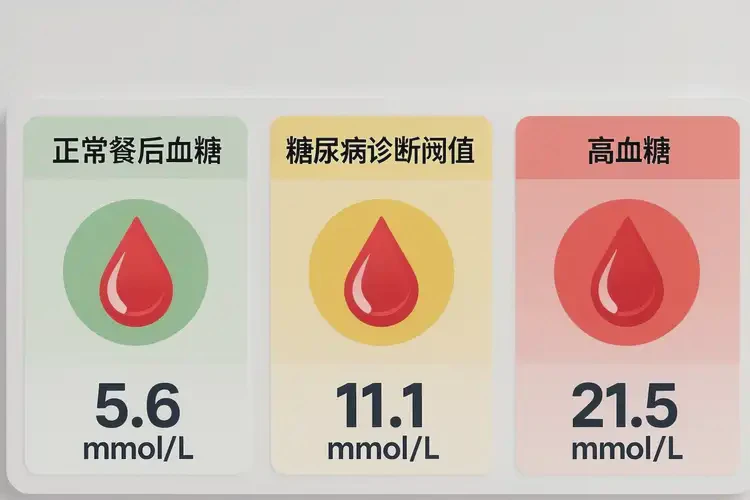
女性餐后血糖21.5mmol/L高度提示糖尿病,需立即就医评估
餐后血糖是反映胰岛β细胞功能和机体对葡萄糖代谢能力的关键指标,正常情况下,普通人群餐后2小时血糖应<7.8mmol/L,若达到21.5mmol/L,远超正常上限,已达到糖尿病的诊断阈值(≥11.1mmol/L),需高度重视。这种情况可能是糖尿病的典型表现,也可能是由急性感染、应激(如手术、创伤)、药物(如糖皮质激素)等因素导致的暂时性血糖升高,但无论哪种情况,都必须及时就医,通过进一步检查明确原因,避免延误治疗导致并发症(如酮症酸中毒、心脑血管疾病、肾病等)。
一、餐后血糖21.5mmol/L与糖尿病的诊断标准
糖尿病的餐后血糖诊断阈值
根据国内外糖尿病防治指南,糖尿病的诊断需结合症状与血糖指标:① 典型“三多一少”症状(多饮、多食、多尿、体重下降)+ 任意时间血糖(包括餐后)≥11.1mmol/L;② 空腹血糖(至少8小时未进食)≥7.0mmol/L;③ 口服葡萄糖耐量试验(OGTT)2小时血糖≥11.1mmol/L。餐后2小时血糖21.5mmol/L已远超上述阈值,若同时存在“三多一少”症状,可直接诊断为糖尿病。需排除的非糖尿病因素
某些生理或病理状态可能导致暂时性血糖升高,如:① 急性感染(如肺炎、尿路感染)、创伤、手术等应激情况,机体分泌大量应激激素(如肾上腺素、皮质醇),抑制胰岛素作用,导致血糖暂时升高;② 使用糖皮质激素(如泼尼松)、噻嗪类利尿剂等药物,可干扰胰岛素代谢,引起血糖异常;③ 肝硬化、胰腺炎等疾病,影响肝脏葡萄糖输出或胰岛素分泌。这些情况需通过详细病史采集、体格检查及相关检查(如C反应蛋白、药物使用史、肝功能、胰腺影像学)排除。
| 血糖指标 | 正常范围 | 糖尿病诊断阈值 | 备注 |
|---|---|---|---|
| 空腹血糖(FPG) | 3.9-6.1mmol/L | ≥7.0mmol/L | 需空腹8小时以上 |
| 餐后2小时血糖(2hPG) | <7.8mmol/L | ≥11.1mmol/L | 进餐第一口计时 |
| 随机血糖 | <11.1mmol/L | ≥11.1mmol/L | 任意时间,需伴典型症状 |
| OGTT 2小时血糖 | <7.8mmol/L | ≥11.1mmol/L | 口服75g葡萄糖后检测 |

二、餐后血糖21.5mmol/L的可能原因
糖尿病(最常见)
若餐后血糖21.5mmol/L持续存在,且伴随“三多一少”症状,多为2型糖尿病(占糖尿病患者的90%以上)。2型糖尿病的发生与遗传、肥胖(尤其是中心型肥胖)、缺乏运动、高热量饮食等因素密切相关,胰岛β细胞功能逐渐衰退,胰岛素分泌不足或胰岛素抵抗(机体对胰岛素敏感性下降),导致血糖无法正常代谢。非糖尿病因素
如前所述,应激、药物、疾病等因素可能导致暂时性血糖升高。例如,重症感染时,机体处于高代谢状态,葡萄糖消耗增加,同时应激激素抑制胰岛素分泌,导致血糖升高;长期使用糖皮质激素(如治疗类风湿关节炎、哮喘)可促进肝糖原异生,减少外周组织对葡萄糖的摄取,引起血糖异常。

三、应对措施与注意事项
立即就医检查
发现餐后血糖21.5mmol/L后,应尽快到内分泌科就诊,完善以下检查:① 空腹血糖、餐后2小时血糖、随机血糖(明确血糖水平);② 糖化血红蛋白(HbA1c,反映过去2-3个月平均血糖,正常<6%,≥6.5%支持糖尿病诊断);③ 胰岛素释放试验/C肽释放试验(评估胰岛β细胞功能,区分1型与2型糖尿病);④ 尿常规(检查尿糖、酮体,若酮体阳性提示可能存在酮症酸中毒,需紧急处理);⑤ 相关病因检查(如感染指标、药物使用史、肝肾功能、胰腺影像学)。紧急处理建议
若伴随“三多一少”症状明显、口渴加剧、呼吸深快(有烂苹果味)、乏力、恶心呕吐等情况,需警惕酮症酸中毒(糖尿病急性并发症),应立即饮用大量温水(避免脱水),并拨打120急救电话。酮症酸中毒若不及时治疗,可能导致昏迷甚至死亡。后续管理要点
若确诊为糖尿病,需制定个性化治疗方案:① 饮食调整:控制总热量摄入(每日碳水化合物占50%-60%、蛋白质15%-20%、脂肪25%-30%),优先选择低GI食物(如全谷物、蔬菜、豆类),避免高糖、高脂食物(如蛋糕、油炸食品);② 运动干预:每周至少150分钟中等强度有氧运动(如快走、慢跑、游泳),每次30分钟以上,避免空腹运动(防止低血糖);③ 药物治疗:根据胰岛β细胞功能及血糖情况,选择口服降糖药(如二甲双胍、阿卡波糖、SGLT-2抑制剂)或胰岛素(如1型糖尿病、酮症酸中毒、严重高血糖);④ 定期监测:每周测1-2次空腹及餐后血糖,每3个月测1次HbA1c,每年检查眼底、尿微量白蛋白、血脂、心电图等,早期发现并发症。
餐后血糖21.5mmol/L是糖尿病的重要警示信号,需立即采取行动。通过及时就医、明确诊断、规范治疗及长期管理,多数糖尿病患者可将血糖控制在目标范围内(空腹4.4-7.0mmol/L,餐后2小时<10.0mmol/L),延缓并发症进展,提高生活质量。需强调的是,血糖管理是终身过程,患者需积极配合医生,保持健康生活方式,定期复查,切勿自行停药或调整剂量。