仅有约50%的轻度婴幼儿湿疹可能随年龄增长自愈
肚子上出现湿疹的儿童,其自愈可能性与严重程度密切相关。若为轻度湿疹(面积小、无感染),部分患儿在2-3岁皮肤屏障功能完善后可能自愈;但中重度湿疹(红肿渗液、剧烈瘙痒)或合并特应性皮炎的患儿,不干预可能引发感染、抓挠疤痕,甚至发展为过敏性鼻炎或哮喘,需及时就医控制症状。
一、湿疹自愈的关键影响因素
年龄与皮肤发育
婴幼儿湿疹多因皮肤屏障脆弱,随着表皮层增厚和皮脂分泌稳定(通常2岁后),症状可能减轻。但若属于特应性皮炎(慢性湿疹),免疫系统异常可能导致反复发作至成年。遗传与环境
父母有过敏史(如哮喘、鼻炎)的儿童,湿疹更顽固。环境中的干燥气候、尘螨或食物过敏原(如牛奶、鸡蛋)会加剧症状,需通过保湿和规避过敏原促进恢复。

二、不同阶段的湿疹变化
婴儿期(0-1岁)
湿疹多集中在面部、头皮,表现为红斑和渗出。护理得当可减少发作,但需避免使用刺激性洗浴产品。幼儿期(1-3岁)
皮疹可能扩散至四肢关节屈侧,皮肤干燥粗糙。每日涂抹低敏保湿霜(如含神经酰胺成分)是修复屏障的关键。学龄期后
部分儿童症状消失,少数转为慢性,表现为手肘、膝盖后侧的厚皮损。长期不护理可能导致色素沉着或皮肤增厚。

三、科学护理比等待自愈更重要
保湿修复
洗澡后3分钟内厚涂无香料保湿霜,每日3-5次。选择凡士林或丝塔芙等低敏产品,避免含酒精成分。避免刺激
穿纯棉衣物,室温控制在22-25℃。使用温和无香料的洗浴产品,减少摩擦和出汗。合理用药
急性期在医生指导下使用弱效激素药膏(如氢化可的松),控制炎症可降低慢性化风险。合并感染时需加用抗生素软膏。
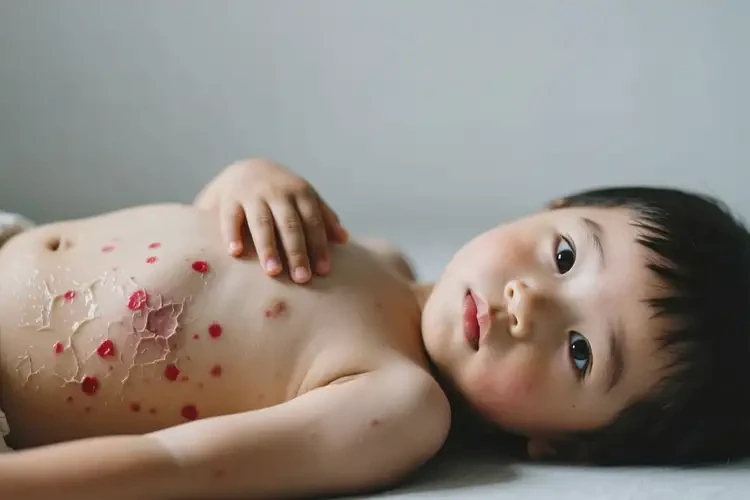
四、何时必须就医而非等待
症状持续加重
皮肤大面积红肿、渗液或化脓,伴有发热等感染迹象。影响生活质量
瘙痒导致睡眠障碍、抓挠出血,或合并反复喘息、腹泻等过敏症状。家长常见误区
- 误区一:湿疹会完全根治。目标应为控制症状而非追求“断根”。
- 误区二:激素药膏不能用。短期合理使用是安全的,回避治疗反而延误病情。
- 误区三:长大自然好,不用护理。长期不护理可能增加治疗难度。

五、正确应对湿疹的长期策略
湿疹虽可能随年龄缓解,但个体差异大,不能一概而论。家长需通过保湿修复、规避过敏原和科学用药综合管理,避免因等待自愈而引发并发症。若症状反复或加重,应及时就医排查特应性皮炎或免疫问题,确保儿童健康成长。
