需立即终止妊娠,而非保胎。
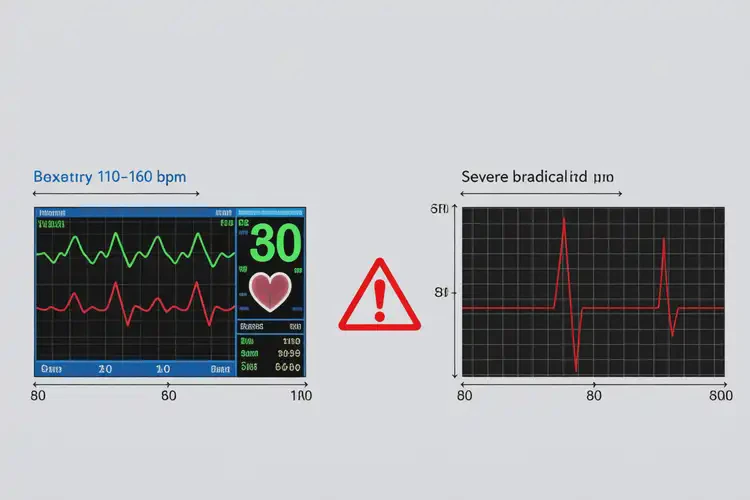
当妊娠达到39周1天,胎儿已属足月,此时胎心率仅为80次/分(显著低于110-160次/分的正常范围),且持续超过10分钟,即构成胎儿心动过缓,这通常反映了严重的胎儿窘迫、急性缺氧或致命性心律失常(如完全性房室传导阻滞),是一种产科急症,必须争分夺秒进行干预,任何保胎措施在此刻不仅无效,更会延误抢救时机,危及胎儿生命。
一、 核心概念的临床界定与紧急性
“足月”与“保胎”的定义冲突。“保胎”是针对早产(孕周<37周)的治疗措施,旨在延长孕周、促进胎儿器官成熟。而39周1天已远超37周的早产界限,属于标准足月妊娠。此时的首要目标已从“保胎”转变为安全分娩,对异常情况的处理原则是“促分娩”而非“保妊娠”。
“胎心80”的病理意义。胎心率80次/分被明确界定为严重胎儿心动过缓,其常见病因包括:
- 急性缺氧:如脐带脱垂、胎盘早剥、子宫破裂等。
- 心脏传导系统异常:如完全性房室传导阻滞,约50%可合并心脏结构异常。
- 心脏结构性病变:如先天性心脏病。 无论何种原因,胎心率持续低于80次/分超过8分钟,胎儿发生严重酸中毒、脑损伤乃至胎死宫内的风险将急剧升高。
紧急处理的“黄金时间窗”。临床实践表明,从胎心骤降至60-80次/分到实施剖宫产取出胎儿,必须在数分钟内完成。延迟处理会直接导致不可逆的胎儿神经系统损伤或死亡。诊断确立即等同于发出紧急终止妊娠的指令。

二、 临床决策路径与处理方案对比
面对足月妊娠伴严重胎心过缓,临床决策高度标准化,以下是不同情境下的处理原则对比:
评估维度 | 急性宫内窘迫(如脐带脱垂、胎盘早剥) | 慢性胎儿疾病(如完全性房室传导阻滞、严重FGR) |
|---|---|---|
胎心监护特征 | 突发、重度、持续性心动过缓(如80次/分),常伴变异消失、无加速 | 持续性心动过缓,但可能有基线变异,或在产前检查中已发现异常 |
胎儿生物物理评分(BPP) | 急性事件下BPP通常极低(≤4分),为异常 | 若为慢性疾病,BPP可能为可疑(6分),需结合孕周判断 |
首要处理目标 | 立即终止妊娠:启动紧急剖宫产流程,从决定到胎儿娩出(Decision-to-Delivery Interval, DDI)力求<30分钟 | 加速分娩进程:若孕周≥39周且监护异常,仍首选尽快终止妊娠(引产或剖宫产),而非期待治疗 |
是否涉及“保胎” | 绝对禁忌 | 不适用,因已足月,核心是“促娩”而非“保胎” |
预后关键因素 | 处理速度:延迟是导致不良结局的主因 | 病因:合并心脏畸形者预后较差;单纯免疫性传导阻滞者,出生后可能需起搏器治疗 |

三、 关键病因的识别与后续管理
排除急性事件。首要任务是快速识别并处理脐带脱垂、胎盘早剥等产科急症。一旦确诊,紧急剖宫产是唯一有效的救治手段。
评估心脏病因。若排除了急性缺氧因素,需高度怀疑胎儿心律失常,尤其是房室传导阻滞。这通常需要回顾产前胎儿超声心动图结果,并检测母体抗-SSA/Ro及抗-SSB/La抗体。此类患儿出生后需立即由新生儿科与小儿心内科团队接手,评估是否需要临时或永久性心脏起搏器。
“保胎”概念的彻底摒弃。在39周1天这个时间点,任何试图通过卧床休息、吸氧或宫缩抑制剂来“保胎”的行为都是错误且危险的。此时胎儿的宫内环境已从“温床”转变为“险境”,及时娩出是保障其生命安全的唯一途径。
面对孕晚期严重胎心过缓的危机,临床决策的核心是精准识别病因与果断终止妊娠,整个过程必须在多学科团队的紧密协作下争分夺秒地完成,以最大限度地保护胎儿的神经系统功能与生命安全。
