需高度警惕,立即进行专业评估,预后取决于病因,部分情况下的胎儿仍有希望健康出生。
在孕中期(约22-26周),胎心率持续为90次/分属于严重的胎儿心动过缓(定义为持续低于110次/分)[, ],这已远低于110-160次/分的正常范围,绝非正常生理现象,必须立即由专业医生进行详尽检查以明确病因,宝宝能否继续妊娠取决于导致心动过缓的根本原因(如是否为结构性心脏畸形、免疫性房室传导阻滞或遗传性心律失常)及其严重程度,而非单纯依据心率数值判断。

一、胎心率90次/分的临床定义与紧迫性
明确诊断标准 孕中期胎心率持续低于110次/分即被定义为胎儿心动过缓,若心率低至90次/分且持续存在(通常指超过10分钟),则属于重度心动过缓[, [14]]。首次发现后,必须排除一过性因素(如探头位置错误、母体短暂缺氧或药物影响),通过重复监测、改变孕妇体位、吸氧等措施后,若心率仍无回升,则需启动紧急评估流程。
核心检查:胎儿超声心动图 这是诊断的金标准。普通产检B超无法满足需求,必须进行专项的胎儿心脏超声(胎儿超声心动图),由经验丰富的专家操作,以精准评估心脏结构、心功能、血流动力学及房室传导顺序。该检查能鉴别是窦性心动过缓、房室传导阻滞,还是由心脏畸形直接引起的心动过缓[[12], [34]]。
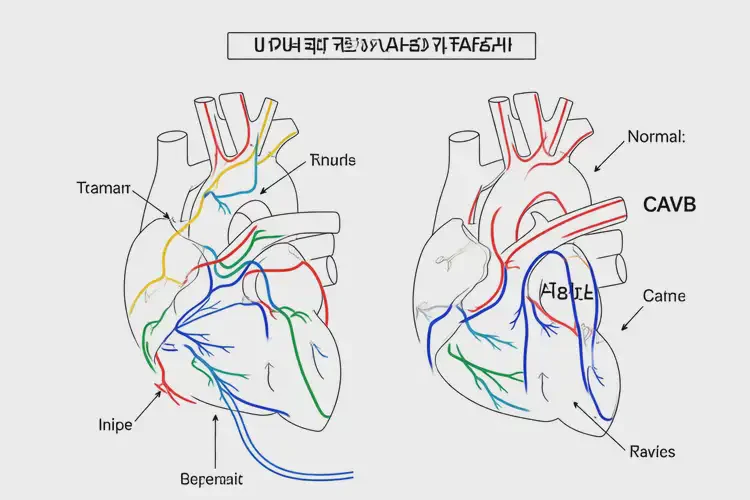
二、导致重度心动过缓的三大核心病因分析
胎儿结构性心脏畸形 某些严重的先天性心脏病(如左心发育不良综合征、大动脉转位伴室间隔缺损等)可直接导致心输出量下降和心率减慢。单纯的小型缺损(如室缺、房缺)通常不会引起如此严重的心动过缓。此时,胎儿心脏结构的完整性是决定性因素,常需结合染色体核型分析(如羊水穿刺)以排除遗传综合征[[20], [35]]。
免疫介导的完全性房室传导阻滞 这是孕中期出现重度心动过缓的最常见病理性原因之一。当母体抗SSA/Ro或抗SSB/La抗体阳性时,这些抗体可通过胎盘攻击胎儿心脏的传导系统,导致完全性房室传导阻滞(CAVB)[[24], [32]]。其特点是心房率正常(120-160次/分)而心室率缓慢且规整(如90次/分),房室分离是其典型超声特征。该病具有不可逆性,且围产期死亡率较高,但及时的宫内干预(如使用地高辛、氟化泼尼松)可改善部分胎儿预后[[23], [46]]。
病因类型
关键诊断指标
是否可逆
对胎儿长期影响
免疫性CAVB
母体抗SSA/SSB抗体阳性;超声见房室分离;心室率固定缓慢
否
出生后90%以上需终生植入心脏起搏器;可能并发心肌病和心力衰竭[[31], [46]]
结构性心脏病
胎儿心脏超声发现明确解剖畸形;可能伴发心功能不全(心包积液、水肿)
部分可治(出生后手术)
取决于心脏畸形复杂程度;严重畸形致死/致残率高;部分简单畸形预后良好
长QT综合征等遗传性心律失常
家族猝死史;产前超声可能见T波异常(极难);基因检测确诊
否(需药物/器械管理)
高猝死风险;但宫内及出生后规范治疗可显著改善预后[[39], [43]]
遗传性心律失常(如长QT综合征)长QT综合征(LQTS)是一种遗传性离子通道病,可在产前表现为窦性心动过缓或房室传导阻滞[[39], [44]]。胎儿心率90次/分是其可能表现之一。诊断极为困难,产前基因检测(若家族中已知致病突变)是主要手段。预后差异巨大,部分类型对β受体阻滞剂治疗反应良好,可安全至足月分娩[[40], [46]]。

三、临床决策与预后展望
多学科会诊是核心 一旦确诊为病理性心动过缓,应立即组织产科、胎儿医学、小儿心脏科及遗传咨询专家的多学科会诊(MDT),共同制定个体化方案,包括继续妊娠的可行性、宫内治疗的可能性、分娩时机与方式以及出生后的紧急预案。
动态监测与个体化预后 对于病因明确且无其他合并症的胎儿(如孤立性、非免疫性的轻度传导异常),部分病例可能预后良好。心率90次/分作为一个危险信号,往往提示严重病理状态,其胎儿存活率和新生儿健康结局需严格依据超声心动图结果、有无心衰迹象(水肿、积液)及具体病因来综合判定,无法一概而论[[44], [46]]。
面对孕中期胎心率仅为90次/分的严峻情况,时间就是生命,必须争分夺秒地完成精准病因诊断。现代医学已能为多种病因提供针对性的宫内或出生后干预方案,部分胎儿经过及时、恰当的处理,仍有机会获得良好的生存质量和健康未来,立即寻求最专业的医疗评估是当下最关键的行动。
