不正常
孕24周6天在高温环境下出现热性荨麻疹并不属于妊娠期的正常生理现象,尽管孕期由于激素水平和免疫系统的变化,皮肤敏感性增加,部分孕妇可能出现各种皮疹或瘙痒症状,但热性荨麻疹作为一种由热量诱发的物理性荨麻疹,其发生提示机体对温度变化产生了异常反应,需引起重视并及时评估。

一、 孕期皮肤变化与热性荨麻疹的关系
孕期女性体内雌激素和孕激素水平显著升高,影响皮肤血管通透性和免疫应答,导致多种皮肤问题的发生率上升。虽然大多数为良性改变,如妊娠纹、色素沉着等,但某些特异性皮肤病或过敏反应也可能显现。
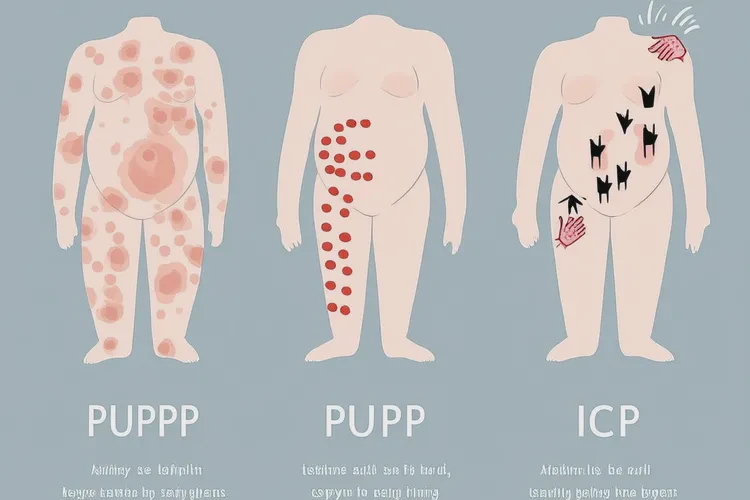
孕期常见的皮肤表现 孕妇常见的皮肤问题包括妊娠瘙痒性荨麻疹性丘疹及斑块(PUPPP)、妊娠期肝内胆汁淤积症(ICP)相关的瘙痒、湿疹加重等。这些多与激素波动或胎儿抗原刺激有关。而热性荨麻疹则属于物理性荨麻疹,其诱因明确为体温升高或局部受热。
热性荨麻疹的发病机制热性荨麻疹是由于皮肤暴露于高温环境或体温升高时,肥大细胞释放组胺等炎症介质,导致小血管扩张、通透性增加,从而引发风团、红斑和剧烈瘙痒。该过程与免疫球蛋白E(IgE)介导的过敏反应不同,属于非免疫性或自身免疫性机制。
高温环境对孕妇的影响 孕妇基础代谢率增高,体温调节能力相对下降,在高温环境中更容易出现体温上升。长时间暴露于高温可加剧心血管负担,同时可能诱发或加重热性荨麻疹。出汗增多也可能刺激皮肤,形成继发性皮炎。
以下表格对比了孕期常见皮肤问题与热性荨麻疹的主要特征:

| 特征 | 热性荨麻疹 | PUPPP | 妊娠期肝内胆汁淤积症(ICP) |
|---|---|---|---|
| 主要诱因 | 高温、运动、热水浴 | 妊娠晚期,多见于初产妇、多胎妊娠 | 激素影响胆汁代谢 |
| 典型症状 | 受热后迅速出现风团、瘙痒 | 腹部红斑、丘疹,向四肢扩散 | 全身瘙痒,尤以手掌脚底为甚 |
| 发病时间 | 任何孕期,受热即发 | 多在孕晚期 | 多在孕中晚期 |
| 是否与温度相关 | 强相关 | 无直接关联 | 无直接关联 |
| 对胎儿影响 | 间接(若引发严重过敏反应) | 通常不影响胎儿 | 可能增加早产、胎儿窘迫风险 |
二、 孕24周6天出现热性荨麻疹的临床意义

孕中期(如24周6天)是胎儿器官发育趋于稳定的关键阶段,此时出现热性荨麻疹虽不直接危害胎儿,但提示母体存在潜在的过敏体质或免疫失调。
鉴别诊断的重要性 需将热性荨麻疹与其他妊娠特异性皮肤病相区分。例如,PUPPP常始于腹部妊娠纹处,而热性荨麻疹则多出现在受热部位,且消退较快(通常1-2小时内)。若瘙痒剧烈且夜间加重,应排查ICP,因其可通过血液检测胆汁酸水平确诊。
潜在风险评估 反复发作的荨麻疹可能影响孕妇生活质量,导致睡眠障碍、焦虑情绪。极少数情况下,若发展为血管性水肿或全身性过敏反应,可能危及母婴安全。即使症状轻微,也应记录发作频率、持续时间和诱因。
管理策略与干预措施 首要措施是避免高温环境,穿着透气衣物,保持室内凉爽。避免剧烈运动及热水淋浴。饮食上减少辛辣、酒精等可能诱发组胺释放的食物。若症状频繁,应在医生指导下使用安全性较高的抗组胺药物,如氯雷他定或西替利嗪。
三、 预防与长期管理建议
孕期健康管理应涵盖皮肤状况的监测。对于有荨麻疹史或过敏体质的孕妇,更应提前采取预防措施。
环境控制 使用空调或风扇维持室温在24-26℃,避免正午外出,选择清晨或傍晚散步。随身携带清凉喷雾或冷敷贴,用于突发症状的缓解。
皮肤护理 选用无香料、低敏的保湿霜,维持皮肤屏障功能。洗澡水温控制在37℃以下,时间不超过15分钟。
医疗随访 记录皮疹日记,包括时间、部位、诱因及缓解方式,供产检时参考。若症状持续或加重,应及时转诊至皮肤科或过敏专科进行评估。
孕24周6天出现热性荨麻疹虽非妊娠必然现象,但通过科学识别诱因、合理规避风险及规范管理,多数情况可控。孕妇应增强自我观察意识,结合专业医疗指导,确保孕期健康平稳过渡。
